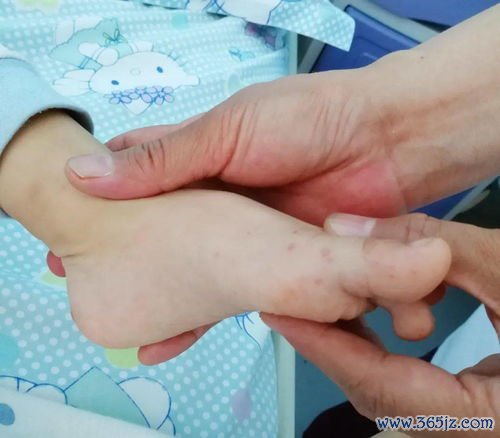
单侧肢体线状硬化:儿童线状硬斑病的深度剖析与综合管理策略
摘要
线状硬斑病(Linear Morphea, LM)是局限性硬皮病中一个独特的亚型,其最显著的特征即为皮肤及皮下组织沿单侧肢体呈线状或带状的纤维化硬化。这种疾病在儿童及青少年群体中高发,约占儿童硬斑病病例的26%至65%,而在成人中仅占约10%。单侧肢体线状硬化不仅是一种皮肤表现,更可能深及筋膜、肌肉甚至骨骼,导致关节挛缩、肢体不等长及功能受限等一系列严重后果。早期识别、精准诊断与系统管理对于改善患儿预后、防止永久性残疾至关重要。本文旨在深入探讨儿童线状硬斑病单侧肢体线状硬化的临床表现、病理机制、诊断评估、治疗干预及长期管理策略。
第一章:疾病概述与流行病学特征
线状硬斑病属于局限性硬皮病的范畴,与系统性硬皮病不同,它通常不累及内脏器官,病变主要局限于皮肤及皮下组织。其病因尚未完全阐明,目前认为与遗传易感性、自身免疫反应异常、微血管病变以及可能的感染或外伤等环境因素触发有关。在遗传因素方面,部分患儿存在家族聚集倾向,提示遗传背景在发病中扮演了一定角色。
该病具有明显的年龄倾向性,绝大多数病例在10岁前起病,高峰发病年龄在2至14岁之间。性别分布上,部分研究显示女性略多于男性,但差异不显著。病变的分布具有高度特征性,即沿着单侧肢体(如上肢或下肢)的长轴呈线性或带状延伸,极少跨过身体中线累及对侧。这种单侧性是其与斑块状硬皮病等其他类型相鉴别的重要依据之一。病变进程可以是缓慢进展的,也可能在短期内迅速扩展,早期干预对于控制其范围和发展速度极为关键。
第二章:临床表现与分期
儿童线状硬斑病单侧肢体受累的临床表现是一个动态发展的过程,通常可划分为初期、活动期和后遗症期。
1. 初期(水肿炎症期)
早期症状常隐匿且不典型,易被家长忽视或误诊为普通皮炎。最初,受累肢体可能出现轻微的非凹陷性水肿,皮肤呈现淡红色或紫红色的带状斑片,边界相对清晰。患儿可能主诉局部有轻微瘙痒、紧绷感或麻木感。此阶段皮肤质地尚未明显变硬,但仔细观察可发现皮纹开始变得模糊。
2. 活动期(硬化进展期)
这是疾病的核心阶段,特征性改变充分显现。皮肤硬化是最突出的标志,受累区域的皮肤逐渐失去弹性,变得紧绷、发亮,触之如皮革或橡皮般坚硬,难以捏起。硬化带沿肢体纵向延伸,宽度不一,表面光滑干燥,汗毛脱落,皮脂腺分泌减少。颜色可从早期的淡红色演变为象牙白、蜡黄或苍白色,周围常绕有淡紫色晕(称为“丁香晕”),是活动性病变的标志之一。
随着病变向深层发展,会累及皮下脂肪、筋膜、肌肉甚至骨膜。临床表现为局部组织凹陷,肌肉可能出现萎缩、无力,导致关节活动度下降。若硬化带跨越关节(如肘关节、膝关节、指间关节),将严重限制关节屈伸,逐步导致关节挛缩和固定畸形。对于处于生长发育期的儿童,更深层的危害在于病变可能影响骨骼的纵向生长。受累肢体的骨骼血供和骨膜受累可导致生长板功能受损,造成肢体发育迟缓,最终引起明显的肢体不等长、肌肉萎缩,严重者甚至出现脊柱代偿性侧弯。
3. 后遗症期(萎缩稳定期)
经过数年的活动期后,病变可能进入相对静止的稳定期。此阶段炎症消退,但已造成的组织损伤不可逆转。皮肤及皮下组织显著萎缩、变薄,紧贴于其下的骨面,形成永久性的凹陷性条索或沟槽。色素沉着异常持续存在,表现为褐素沉着或色素脱失的白斑。关节挛缩和肢体长度差异成为主要的功能障碍和生活质量问题。发生在头皮的病变会导致永久性条带状脱发。
第三章:诊断与鉴别诊断
儿童线状硬斑病的诊断主要基于特征性的临床表现,并辅以必要的检查以明确病变深度和排除其他疾病。
1. 临床诊断
医生需进行详细的病史询问和体格检查。重点包括:皮损的起病时间、进展速度、单侧分布特征、皮肤硬度、关节活动度、双侧肢体长度和周径的测量对比等。典型的单侧肢体线状硬化带是诊断的核心依据。
2. 辅助检查
皮肤超声:作为一种无创、可重复的检查,高频超声能有效评估皮肤各层(表皮、真皮、皮下脂肪)的厚度和回声改变,量化硬化程度,并监测治疗反应。
磁共振成像(MRI):是评估深层组织受累情况的“金标准”。MRI可以清晰显示皮下脂肪、筋膜、肌肉甚至骨骼的炎症、水肿和纤维化范围,对于制定手术或深度治疗计划至关重要。
皮肤病理活检:并非所有病例都需要,但当诊断不明确时,活检具有确诊价值。典型病理表现为真皮层胶原纤维增生、致密化,皮肤附属器(汗腺、毛囊)减少或消失,血管周围可有轻度淋巴细胞浸润。
实验室检查:自身抗体(如抗核抗体)的阳性率较低,且特异性不强,其诊断价值需结合临床判断。主要用于排除其他结缔组织病。
3. 鉴别诊断
需与以下疾病进行鉴别:
斑块状硬皮病(硬斑病):皮损为圆形或不规则形斑块,多分布于躯干,不呈线性分布,通常不影响深层组织和肢体功能。
硬化性苔藓:皮损多为瓷白色扁平丘疹或斑块,好发于外生殖器和躯干,组织病理学有特征性改变。
外伤或烧伤后瘢痕:有明确的外伤史,瘢痕形态与受伤机制相符,无进行性扩展的特点。
进行性半侧颜面萎缩:当线状硬斑病发生于额面部时需与此病鉴别,后者主要为软组织进行性萎缩,而无皮肤硬化的过程。
第四章:治疗与管理策略
儿童线状硬斑病的治疗目标是控制炎症、阻止病变进展、软化已硬化的组织、预防或矫正畸形、最大程度保留肢体功能,并关注患儿的心理健康。
1. 药物治疗
局部治疗:适用于早期、表浅的皮损。包括强效糖皮质激素软膏、钙调神经磷酸酶抑制剂(如他克莫司软膏)以及维生素D3衍生物(如卡泊三醇软膏),可帮助减轻局部炎症和硬化。
皮损内注射:对于局限性、较厚的硬化斑块,局部注射糖皮质激素(如复方倍他米松)可直接作用于病灶,有效抗炎、软化皮肤。
系统治疗:用于病变范围广、进展迅速、累及深层组织或跨越关节的病例。常用药物包括:
甲氨蝶呤:是目前国际公认的一线系统治疗药物,联合小剂量糖皮质激素(如泼尼松)可有效控制疾病活动、阻止新皮损出现、改善皮肤硬度和关节活动度。
其他免疫抑制剂:如霉酚酸酯、环孢素等,可用于对甲氨蝶呤不耐受或疗效不佳的患儿。
抗纤维化药物:如吡非尼酮,可能有助于减缓纤维化进程。
2. 物理治疗与康复
这是贯穿治疗始终的重要组成部分,对于预防残疾至关重要。
关节活动度训练:在专业康复师指导下,对受累关节进行被动和主动的拉伸训练,防止关节挛缩。
肌肉力量训练:针对萎缩的肌肉进行等长或等张收缩训练,维持肌肉功能。
矫形支具:定制和使用动态或静态支具,可在夜间或休息时固定关节于功能位,对抗挛缩趋势。
按摩与理疗:轻柔的按摩和热敷可能有助于改善局部血液循环,缓解紧绷感。
3. 手术干预
当保守治疗无法纠正严重的关节挛缩、畸形或明显的肢体不等长时,需考虑手术治疗。
软组织松解术:松解挛缩的筋膜、肌腱,改善关节活动度。
截骨矫形术:矫正因骨骼发育不对称导致的畸形。
肢体延长术:对于存在显著下肢不等长(通常差异大于2厘米)的患儿,可通过外固定或髓内钉技术进行肢体延长。
4. 皮肤护理与生活管理
保湿:每日使用温和无刺激的保湿剂涂抹患处,保持皮肤滋润,减轻干燥和瘙痒。
防晒:病变皮肤对紫外线更敏感,外出时应严格防晒,防止色素沉着加重。
避免外伤:硬化区域皮肤脆弱,血供差,受伤后愈合缓慢且易感染,需格外保护。
营养与心理支持:保证均衡营养,特别是优质蛋白质和维生素的摄入,支持皮肤和组织修复。疾病带来的外观改变和功能限制可能对儿童心理造成负面影响,家长和医生需给予充分的情感支持,必要时寻求心理专业人士的帮助。
第五章:预后与长期随访
线状硬斑病是一种慢性疾病,其病程长短不一,多数病例在数年后进入稳定期,但遗留的萎缩和畸形是永久性的。早期诊断和积极治疗是改善预后的关键。定期随访至关重要,随访内容包括:
1. 临床评估:定期测量和记录皮损的长度、宽度、硬度、颜色变化。
2. 功能评估:监测关节活动范围、肌肉力量、步态(如下肢受累)及双侧肢体长度差异。
3. 影像学监测:定期进行超声或MRI检查,评估深层组织受累情况及治疗反应。
4. 生长发育评估:对于儿童患者,需定期评估身高、体重及肢体对称性,及时发现生长障碍。
结论
儿童线状硬斑病伴单侧肢体线状硬化是一种需要多学科协作管理的慢性疾病。皮肤科医生是诊断和启动治疗的核心,而风湿免疫科、儿科、康复科、整形外科乃至心理医生的共同参与,方能实现从控制疾病活动到改善功能与外观的全方位管理。提高家长和基层医生对该病早期征象的认识,是实现早诊早治、避免严重后遗症、保障患儿健康成长和生活质量的根本途径。未来的研究需进一步探索其确切的发病机制,并研发更有效、副作用更小的靶向治疗药物。