引言
精索静脉曲张是男性阴囊内精索蔓状静脉丛的异常扩张、迂曲,在成年男性中具有较高的发病率。长期以来,其与男性不育症之间的关联备受医学界关注。大量临床观察与研究证实,精索静脉曲张是导致男性生育能力下降的常见原因之一,但其影响具有显著的个体差异性,并非所有患者都会遭遇生育困境。理解其背后的作用机制,对于科学评估病情、制定个性化干预方案至关重要。
一、影响生育的核心病理生理机制
精索静脉曲张主要通过以下几种相互关联的途径损害功能与质量,进而影响生育能力:
1. 局部温度升高:正常生精功能需要在略低于体温的特定温度环境中进行。精索静脉曲张导致静脉血液回流不畅,血液淤积于阴囊静脉丛,如同一个“无效的散热器”,使得阴囊及的局部温度升高。长期处于这种亚高温环境,会直接抑制生精细胞的增殖与分化,导致生成数量减少、活力下降。
2. 氧化应激损伤:静脉血液淤滞造成组织微循环障碍,引发局部缺氧。缺氧环境促使活性氧自由基大量产生,超过机体自身的抗氧化清除能力,从而引发氧化应激反应。过量的自由基会攻击细胞膜,造成脂质过氧化,并损伤DNA的完整性。这种损伤直接表现为畸形率增高、DNA碎片率上升,严重削弱的受精潜能和胚胎发育潜力。
3. 代谢毒素淤积与内环境紊乱:淤滞的静脉血使得新陈代谢产生的废物(如乳酸、二氧化碳等)无法及时运走而堆积,由于精索静脉与肾静脉等存在特殊的解剖连接,来自肾上腺和肾脏的代谢产物(如儿茶酚胺、皮质醇等)可能反流至。这种毒性内环境的改变,包括pH值下降,进一步干扰的发生、成熟和获能过程。
4. 激素分泌失调:内的间质细胞负责分泌睾酮。静脉曲张导致的血液循环障碍和局部高温,会损害间质细胞的功能,导致睾酮分泌减少。睾酮水平低下不仅直接影响性功能,还会通过下丘脑-垂体-轴的反馈调节紊乱,进一步干扰生精过程的激素平衡。
5. 组织学改变与免疫因素:长期慢性的血液淤积和营养供应不足,可能导致生精小管基底膜增厚、支持细胞功能受损,严重者可出现生精上皮脱落、管腔闭塞,甚至萎缩。血睾屏障可能因血液循环障碍而遭到破坏,导致抗原暴露,引发自身免疫反应,产生抗抗体,使发生凝集或制动,丧失功能。
二、临床影响的范围与个体差异
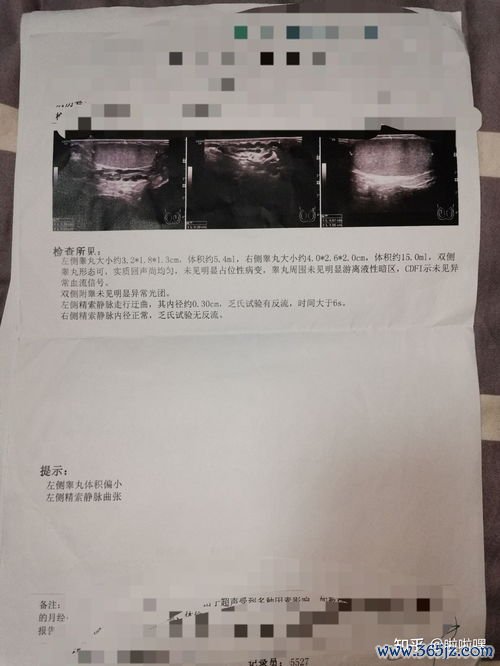
尽管上述机制揭示了精索静脉曲张损害生育力的科学基础,但在临床实践中,其影响程度存在广泛差异。
病情严重程度是关键变量:通常,轻度精索静脉曲张患者,其参数可能在正常范围内,自然生育能力受影响较小或不受影响。而中、重度曲张,尤其是双侧静脉曲张患者,其质量出现异常(如少症、弱症、畸形症)的风险显著增加,不育发生率也更高。
并非绝对导致不育:流行病学数据显示,在患有精索静脉曲张的男性中,仍有相当一部分(约60%-70%)可以自然生育。这表明个体代偿能力、配偶生育状况以及其他未知的保护因素共同决定了最终的生育结局。精索静脉曲张是男性不育的重要风险因素和常见原因,但并非等同于“不育”的诊断。
三、评估、管理与干预策略
对于有生育需求的精索静脉曲张患者,系统性的评估与阶梯化管理至关重要。
1. 全面评估:诊断不应仅依靠体格检查。核心评估包括阴囊彩色多普勒超声(明确曲张程度与血流情况)和常规分析(至少1-2次,评估数量、活力、形态等关键指标)。对于质量异常者,可进一步检查性激素水平、DNA碎片率等。
2. 生活方式干预:适用于所有患者,尤其是轻度无症状且质量正常者。建议避免长时间站立或久坐、避免剧烈运动和重体力劳动、穿着宽松透气的内裤以促进阴囊散热、限酒、保持均衡营养(适当补充锌、硒等微量元素)。
3. 药物治疗:针对参数轻度异常或作为手术前后的辅助,可使用改善静脉张力的药物(如迈之灵)、抗氧化剂(如维生素E、辅酶Q10)、改善生精功能的药物等,但需在医生指导下进行。
4. 手术治疗:当存在以下情况时,通常建议考虑手术治疗(如显微镜下精索静脉结扎术):①中重度精索静脉曲张伴有明显症状(如坠胀疼痛);②质量异常,且经保守治疗无效;③伴有体积缩小。手术旨在阻断异常反流的血液,改善的血液循环和内环境。术后多数患者的质量可在3-6个月内得到不同程度改善。
5. 辅助生殖技术:对于经过手术治疗后质量改善仍不理想,或女方因素、高龄等因素需尽快生育的夫妇,可根据具体情况选择人工授精、体外受精-胚胎移植等辅助生殖技术。
结论
精索静脉曲张通过升高温度、引发氧化应激、淤积代谢毒素、干扰激素平衡等多种途径,构成对男性生育能力的潜在威胁。其影响具有显著的异质性,取决于曲张的严重程度、持续时间及个体代偿能力。科学的应对策略始于精准的评估(结合体格检查、超声与分析),并遵循从生活方式调整、药物干预到手术治疗的阶梯化原则。对于患者而言,既无需对精索静脉曲张过度焦虑,也不应忽视其潜在风险,积极咨询专科医生并进行定期随访,是维护生殖健康、实现生育愿望的理性选择。

