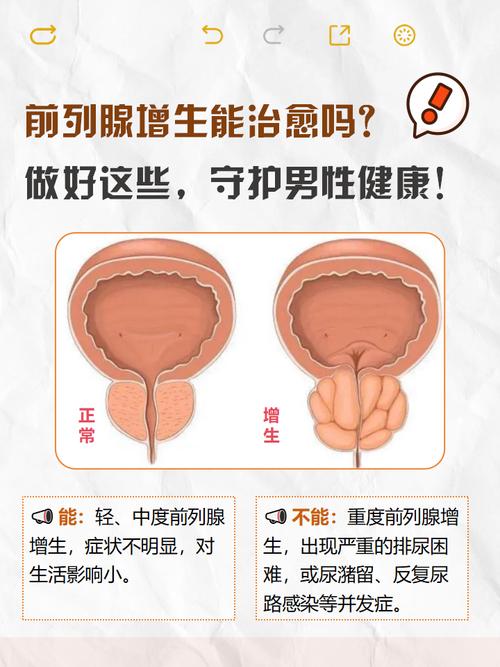
引言
在中老年男性群体中,夜间频繁起身排尿,即夜尿增多,常常是困扰生活质量的一个常见问题。这一症状背后,前列腺增生(Benign Prostatic Hyperplasia, BPH)是首要考虑的诊断之一。夜尿增多并非简单的“年纪大了”,而是前列腺组织良性增生导致下尿路功能发生一系列复杂生理与病理改变的早期、典型临床表现。理解这一信号,对于疾病的早期识别、干预及改善预后具有重要意义。
一、夜尿增多:前列腺增生的核心警报
夜尿增多通常指夜间因尿意而醒来排尿的次数≥2次。对于前列腺增生患者而言,这往往是疾病最早出现的症状之一,且夜间表现常比白天更为显著。其核心原因在于增生的前列腺腺体压迫了穿行其中的尿道,形成了膀胱出口梗阻,从而引发了一系列连锁反应。
机械性梗阻直接导致排尿阻力增加。膀胱需要更强的收缩力才能克服阻力排空尿液,长期如此导致膀胱逼尿肌代偿性肥厚、收缩力下降,并可能出现膀胱壁纤维化,使得膀胱的有效容量减少。排尿后膀胱内残余尿量增加,这些残余尿占据了部分膀胱空间,使得新鲜尿液储存空间相对变小,膀胱更快达到充盈感觉,从而触发尿意,导致排尿间隔缩短,频率增加。
神经与功能调节异常加剧了夜尿症状。夜间平卧时,身体静脉回流增加,肾脏血流量相对增多,可能导致尿液生成增加。更为关键的是,部分患者存在夜间抗利尿激素(ADH)分泌节律紊乱,导致夜间尿液生成并未如正常人般显著减少,甚至与白天相近,这被称为“夜间多尿”,是加重夜尿的重要因素。夜间副交感神经相对兴奋,增强了膀胱逼尿肌的收缩活性,使其对少量尿液刺激也更为敏感,更易产生强烈的尿意。长期梗阻还可能诱发膀胱过度活动症(OAB),即膀胱出现不自主的、不稳定的收缩,进一步导致尿频、尿急,尤其在夜间安静状态下感知更为明显。

二、伴随症状与病情进展的关联
夜尿增多很少孤立存在,它通常伴随着前列腺增生的其他典型下尿路症状,共同构成疾病的完整临床图景。这些症状可分为储尿期症状和排尿期症状两大类。
储尿期症状除了夜尿增多,还包括白天尿频、尿急,以及急迫性尿失禁(即感到尿意后难以控制而发生漏尿)。排尿期症状则更为直接地反映了尿道梗阻的严重程度,包括:排尿等待(需要踌躇一段时间才能启动尿流)、排尿费力、尿线变细、射程缩短、尿流中断、尿末滴沥不尽等。进行性排尿困难被认为是前列腺增生最重要的症状。
随着病情进展,梗阻持续加重,可能导致急性尿潴留(突然完全无法排尿,伴膀胱区胀痛)或慢性尿潴留(膀胱内长期存在大量残余尿)。长期严重的梗阻还可能引发一系列并发症,如反复发作的泌尿系统感染、膀胱结石形成、双侧肾积水,最终甚至可能损害肾功能。夜尿增多不仅是生活质量的“”,更是潜在严重健康风险的“预警器”。
三、诊断与评估:明确病因是关键
当出现持续的夜尿增多(特别是每晚超过2次)并伴有其他排尿不适时,应及时就医,进行系统评估以明确诊断。诊断前列腺增生并非仅凭症状,而需结合多种检查进行综合判断。
1. 临床症状评估:医生通常会使用国际前列腺症状评分量表(IPSS)和生活质量评分(QOL)来量化症状的严重程度和对生活的影响,这是诊断和随访的重要依据。
2. 体格检查:直肠指检是简单而重要的初查手段,医生可以通过手指感知前列腺的大小、质地、中央沟是否变浅或消失,以及有无可疑结节。
3. 辅助检查:
超声检查:经腹或经直肠前列腺超声可以精确测量前列腺的体积、形态,并评估排尿后的膀胱残余尿量,是诊断和评估病情的关键无创检查。
尿流率测定:通过记录排尿过程,客观评估最大尿流率、平均尿流率等参数,直接反映排尿功能的受损程度。
实验室检查:尿常规检查有助于排除尿路感染或血尿;血清前列腺特异性抗原(PSA)检测对于鉴别前列腺增生与前列腺癌、评估增生活跃程度有重要价值。
通过上述评估,可以明确夜尿增多是否由前列腺增生引起,并判断梗阻的严重程度及有无并发症,为制定个体化治疗方案奠定基础。

四、综合管理策略:从生活调整到医疗干预
应对由前列腺增生引起的夜尿增多,需要综合性的管理策略,目标在于缓解症状、改善生活质量、延缓疾病进展及防治并发症。
1. 生活方式与行为调整:这是所有治疗的基础。建议限制晚间(特别是睡前2小时)液体摄入,避免饮用咖啡、浓茶、酒精等利尿刺激性饮品。保持规律排尿习惯,避免憋尿。适度运动,避免久坐,注意会保暖。一些研究表明,食用富含番茄红素(如西红柿)、锌(如南瓜子)的食物可能有益于前列腺健康。
2. 药物治疗:当症状对生活造成明显影响时,药物治疗是首选。
α1-受体阻滞剂(如坦索罗辛、多沙唑嗪):通过松弛前列腺和膀胱颈部的平滑肌,快速缓解排尿困难症状,对改善夜尿有一定效果。
5α-还原酶抑制剂(如非那雄胺、度他雄胺):通过抑制雄激素转化,缩小前列腺体积,长期服用可延缓疾病进展、减少急性尿潴留和手术风险,但起效较慢。
M受体拮抗剂或β3受体激动剂:对于以尿频、尿急、夜尿增多等储尿期症状为主,特别是伴有膀胱过度活动的患者,这类药物可以抑制膀胱不自主收缩,改善症状。有时会与α1-受体阻滞剂联合使用。
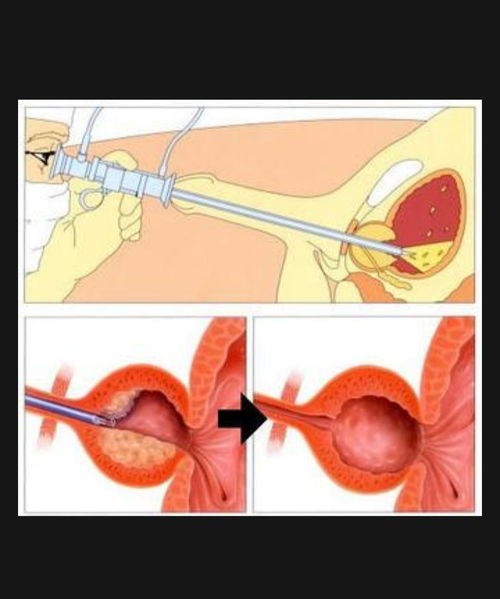
3. 手术治疗:适用于药物治疗效果不佳、症状严重、出现并发症(如反复尿潴留、膀胱结石、肾积水、反复血尿或感染)的患者。经典手术方式是经尿道前列腺切除术(TURP),近年来激光手术等微创技术也应用广泛,旨在切除增生的腺体组织,解除尿道梗阻。
夜尿增多,作为前列腺增生敲响的“第一声警钟”,值得每一位中老年男性及其家人给予足够重视。它不仅是睡眠中断的烦恼来源,更是下尿路健康出现问题的明确信号。通过了解其背后的病理机制,认识其伴随症状,并积极寻求规范的诊断与阶梯化的治疗,完全可以将这一症状的影响降至最低,有效管理前列腺增生这一常见疾病,从而保障长期的泌尿健康与良好的生活质量。切勿因“难言之隐”而延误诊治,及时行动是对自身健康最好的负责。