引言:从一例典型病例说起
在呼吸科门诊,医生有时会遇到这样的病例:一位中年患者,因持续数周的刺激性干咳,或更令人警觉的——痰中发现零星血丝,前来就诊^。出于常规检查流程,医生为其安排了胸部X光片(简称胸片)检查。报告很快返回:“双肺纹理清晰,未见明确实质性病变。”患者稍感宽心,但症状时隐时现,并未完全消失。半年后,因咳嗽加重或胸痛复诊,进行低剂量螺旋CT检查,却赫然发现肺部存在一个结节或肿块,经病理活检,最终确诊为肺癌^。
患者和家属往往充满困惑与不解:“明明半年前拍片说没事,怎么突然就肺癌了?是当时的医生误诊了吗?”事实上,这并非简单的“误诊”,而是暴露了在肺癌早期筛查这场“战役”中,传统胸片作为“侦察兵”所存在的固有盲区与局限^。本文将深入解析这一现象,揭开“正常胸片”背后可能隐藏的风险。
第一章:隐匿的警报——肺癌早期症状的“欺骗性”
肺癌之所以被称为“沉默的杀手”,是因为其早期症状往往轻微、不典型,极易被忽视或归咎于常见呼吸道疾病^。痰中带血丝(咯血)是其中一个需要高度警惕的信号,但其表现形式颇具迷惑性。
1. 血丝痰的特征:早期肺癌引起的痰中带血,通常并非影视作品中描绘的“大口咳血”。它更多表现为痰液中夹杂着少量、零星的鲜红色或暗红色血丝,有时仅为痰迹边缘的一抹淡红,甚至只是暗褐色的小血点^。这种出血可能今天出现一次,过几天消失,隔段时间又再次出现,具有间歇性和反复性^。
2. 伴随症状:血丝痰很少孤立出现,常伴随其他容易被轻视的症状:
持续性干咳:表现为阵发性刺激性干咳,无痰或少痰,常规止咳药效果不佳,持续超过2-3周无缓解^。
胸痛或不适:可能表现为胸部隐痛、钝痛,或在深呼吸、咳嗽时加重的刺痛感^。
不明原因的消瘦与乏力:在没有刻意节食或增加运动的情况下,体重在短期内明显下降^。
这些症状的隐匿性和非特异性,使得患者可能延迟就医,或仅在症状明显时进行一次胸片检查便以为“过关”^。
第二章:视野的局限——胸片在肺癌筛查中的“盲区”
胸部X光片是一种利用X射线穿透胸部组织形成二维重叠影像的检查方法。它经济、快捷、辐射剂量较低,长期以来是肺部疾病筛查的入门手段^。正是其工作原理和成像特点,决定了它在捕捉早期肺癌信号时存在多重“盲区”^。
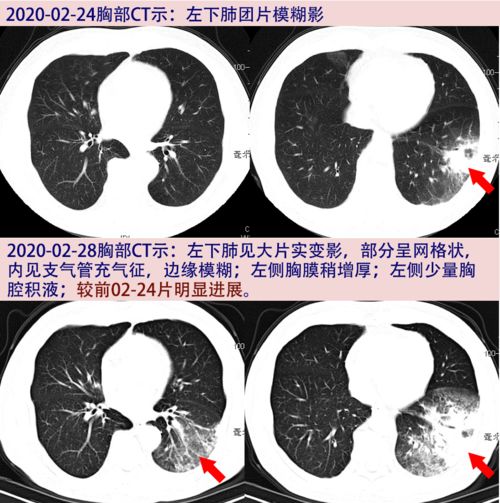
1. 分辨率与密度限制:胸片对组织密度的分辨率有限。早期肺癌,尤其是表现为磨玻璃结节(一种淡薄的、云雾状的阴影)的腺癌,其密度很低,在胸片上极易与正常肺组织或血管影混淆,难以辨识^。研究表明,胸片对直径小于1厘米,特别是小于5毫米的结节,检出率极低^。
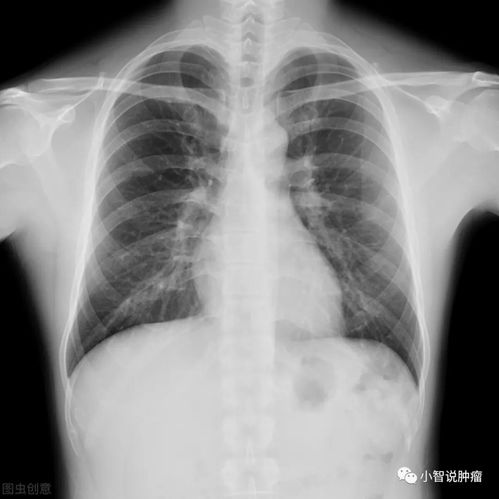
2. 结构重叠与遮挡:胸片是前后组织结构的二维叠加影像。心脏、纵隔、大血管、膈肌以及肋骨会与肺部影像重叠,形成天然的“视觉屏障”。生长在这些区域后面的病灶,如位于肺尖、脊柱旁、心影后或膈肌后方的肿瘤,很容易被完全遮挡而无法显示^。这正是“拍胸片无异常,但病灶实际存在”的最常见解剖学原因^。
3. 定性能力不足:即便胸片发现了一个可疑阴影,它也无法准确判断该阴影的性质是良性(如炎症、结核球)还是恶性^。确诊仍需依赖更精密的检查。胸片阴性不能完全排除肺癌,胸片阳性也不等于就是肺癌^。
4. 动态发展的时差:肺癌是一个动态生长的过程。半年前,病灶可能确实非常微小,处于胸片分辨能力的极限之下,或恰好位于重叠遮挡区。在随后的几个月里,肿瘤细胞持续增殖,当体积增大到足以在胸片上显现,或引起阻塞性肺炎、肺不张等继发改变时,才被“看见”^。这个“时间窗口”恰恰是早期干预的黄金时期,却被胸片漏过了。
多项权威研究证实,使用低剂量螺旋CT进行肺癌筛查,对早期肺癌的检出率是传统胸片的4到10倍,能发现更多可治愈的早期病变,从而显著降低肺癌死亡率^。
第三章:破局之道——现代肺癌早期筛查的“精准策略”
鉴于胸片的局限性,现代医学对于肺癌高危人群的筛查和可疑症状的排查,已经形成了更精准、更有效的策略。
1. 首选筛查工具:低剂量螺旋CT:这是目前国际公认的肺癌早期筛查金标准^。它通过多层、薄层的扫描,避免了组织结构重叠,能清晰显示毫米级别的微小结节,并能通过分析结节的形态、密度、边缘特征(如分叶、毛刺、胸膜凹陷等)来初步评估其良恶性风险^。对于文中开篇描述的病例,如果在出现血丝痰症状时直接进行低剂量CT检查,很可能在半年前就发现那个悄然生长的结节^。
2. 重要的辅助手段:痰细胞学检查:尤其适用于中心型肺癌(如鳞癌)的筛查。通过连续多次(通常建议3天以上)采集患者晨起从肺部深处咳出的新鲜痰液,在显微镜下寻找脱落的癌细胞^。虽然其敏感性有限(约20%-30%),且对周围型肺癌效果较差,但它无创、经济,可作为CT检查的有效补充,有时能在影像学发现异常之前提供细胞学证据^。
3. 诊断的“金标准”:组织病理学检查:当影像学发现高度可疑的结节时,为了最终确诊,需要进行病理活检。常用方法包括:
支气管镜检查:适用于靠近大气道的病灶,可直接观察并钳取组织^。
CT引导下经皮肺穿刺活检:适用于外周型肺结节,在CT实时引导下用细针穿刺获取组织^。
胸腔镜手术活检:既能明确诊断,对于早期肺癌也可同时完成治疗性切除^。
一个完整的肺癌诊断流程,绝非一次胸片可以涵盖,而是需要根据风险分层和初步检查结果,构建“影像筛查(CT为主)+ 细胞学/肿瘤标志物辅助 + 病理确诊”的立体化体系^。
第四章:行动指南——给公众的健康建议
面对肺癌的威胁,公众不应恐慌,而应建立科学的认知并采取积极行动。
1. 识别高危人群:以下人群属于肺癌高危人群,应特别提高警惕:
长期吸烟者,尤其是吸烟指数(每天吸烟包数 × 吸烟年数)高的人群。
有肺癌家族史者。
长期暴露于石棉、氡气、柴油废气等职业致癌环境者。
患有慢性阻塞性肺疾病(COPD)或肺纤维化者。
长期接触厨房油烟的非吸烟女性(尤其是中式烹饪)^。
2. 警惕报警症状:一旦出现以下症状,尤其是持续不缓解或反复出现时,切勿仅满足于一次胸片检查“正常”的结果,应主动向医生要求或接受医生建议进行更精密的检查:
持续超过两周的刺激性干咳。
痰中带血丝或血点,无论血量多少、频率如何^。
不明原因的胸痛、声音嘶哑、气短。
无诱因的体重下降和乏力^。
3. 建立科学筛查观:
高危人群应进行年度筛查:建议每年进行一次低剂量螺旋CT检查,这是目前最有效的早期发现手段^。
正确看待检查结果:理解“胸片正常≠肺部绝对健康”。对于有明确症状但胸片阴性者,应进一步排查^。
遵医嘱随访:对于CT发现的性质不确定的微小结节,医生可能会建议定期(如3-6个月)复查CT观察其变化。严格遵医嘱随访至关重要,切勿因无不适而中断。
4. 筑牢预防基石:并避免二手烟暴露、在厨房安装强力油烟机、在雾霾天气做好防护、保持健康饮食与规律作息,是降低肺癌风险的根本之道^。
“拍胸片无异常,半年后确诊肺癌”的案例,是一记响亮的警钟。它警示我们,在与肺癌的博弈中,不能过度依赖一种存在固有局限的检查手段。痰中带血丝,这个看似微小的信号,可能是肺部发出的最早求救声。当传统胸片的“视野”无法捕捉到隐匿的威胁时,我们应当借助现代医学提供的更锐利的“眼睛”——低剂量螺旋CT。提高科学防癌意识,识别高危因素,警惕身体信号,选择正确的筛查方式,才能最大程度地穿透“盲区”,赢得早期诊断和治疗的宝贵时机,真正守护好我们的呼吸健康。
