当“湿疹”久治不愈:皮肤红斑结节背后的T细胞淋巴瘤警讯
引言:皮肤上的“伪装者”
在皮肤科门诊,“湿疹”是一个极高频的诊断。它通常指向一组以红斑、丘疹、瘙痒、反复发作为特征的炎症性皮肤病。正是这种常见性,有时会成为某些严重疾病的“完美伪装”。当患者身上的“湿疹”表现为顽固的红斑、浸润性斑块或结节,且对常规治疗反应不佳时,一个危险的信号已然亮起——这可能是皮肤T细胞淋巴瘤(Cutaneous T-Cell Lymphoma, CTCL),特别是其早期类型如蕈样肉芽肿(Mycosis Fungoides, MF)在模仿湿疹。本文旨在深入剖析这一临床困境,从CTCL的疾病本质、与湿疹的鉴别难点、病理活检的决定性作用,以及这一经历对医患双方的深刻启示进行系统阐述。
第一部分:认识皮肤T细胞淋巴瘤——并非简单的皮肤问题
皮肤T细胞淋巴瘤是一组起源于皮肤内T淋巴细胞的恶性肿瘤。它属于非霍奇金淋巴瘤的一个独特亚类,其特点是肿瘤细胞主要聚集并活动于皮肤,而非首先侵犯淋巴结或内脏。
1. 疾病谱系与常见类型:
蕈样肉芽肿(MF):是最常见的CTCL类型,约占所有病例的50%。其病程通常呈惰性,发展缓慢,可历时数年甚至数十年。典型进程分为三期:红斑期(表现为不规则的、轻度萎缩的红斑,伴鳞屑,酷似湿疹、银屑病或皮炎);斑块期(红斑增厚,形成浸润性斑块,边界更清晰);肿瘤期(出现凸出皮面的结节或肿瘤,可破溃)。
Sézary综合征(SS):一种侵袭性更强的白血病性CTCL,表现为全身红皮病(皮肤弥漫性潮红、脱屑、增厚)、剧烈瘙痒、淋巴结肿大和血液中存在恶性T细胞(Sézary细胞)。
2. 早期表现:完美的“模仿秀”:
CTCL的早期(红斑期)皮损极具迷惑性。它可能表现为:
边界不清的淡红色或暗红色斑片。
伴有干燥、细薄或云母状鳞屑。
轻到中度瘙痒(瘙痒程度可变,有时甚至不痒)。
好发于非暴露部位,如臀部、腰部、下等“避光区”。
这些特征与慢性单纯性苔藓、湿疹、脂溢性皮炎、银屑病乃至皮肤真菌感染重叠度极高。患者常自述“湿疹反复发作多年”,使用外用激素后略好转但无法根治,病情时好时坏,总体呈缓慢进展趋势。
第二部分:误诊的深渊——为何“湿疹”的标签如此危险?
将早期CTCL误诊为湿疹,绝非简单的临床疏忽,而是源于多重复杂因素的共同作用。
1. 临床表象的高度相似性:如上所述,早期皮损缺乏特异性。医生,尤其是非专科医生或基层医生,在面对以瘙痒、红斑为主诉的患者时,首先考虑最常见、最良性的诊断(如湿疹)是符合临床思维的常规路径。
2. 病程的慢性与波动性:CTCL的惰性进展模式,使其症状与许多慢性炎症性皮肤病一样,呈现“缓解-复发”的波动。这种波动性会强化“这是慢性湿疹”的初始判断,使得患者和医生都倾向于在复发时重复之前的治疗方案,而非重新评估诊断。
3. 治疗反应的误导性:外用糖皮质激素是湿疹的一线治疗,对CTCL的早期炎症性皮损同样可能产生暂时的抑制效果,减轻红斑和瘙痒。这种“有效”的假象,是导致诊断延迟的关键陷阱之一,让医患双方都误以为走在正确的治疗道路上。
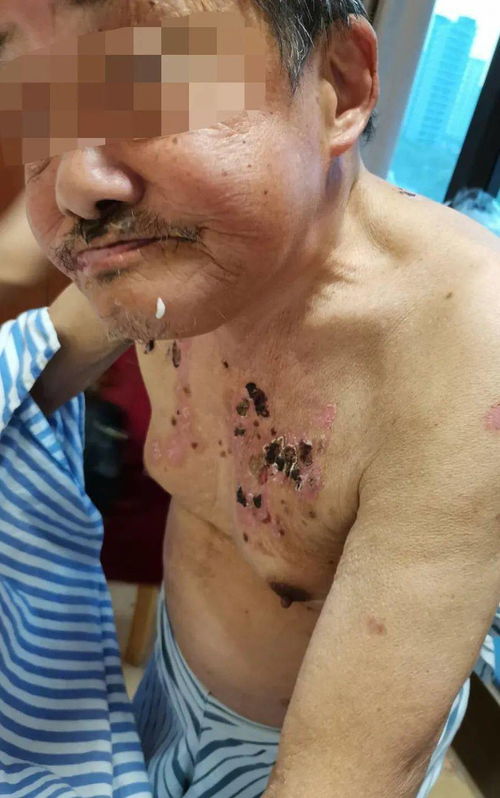
4. 患者与医生的认知锚定:一旦“湿疹”的诊断被确立,便形成了一种认知锚定。后续的随访中,注意力可能更多地集中在“控制症状”而非“重新质疑诊断”上。患者也可能因长期患病而习以为常,除非出现显著变化(如皮损变厚、出现结节),否则不会主动要求进一步检查。
5. 病理活检的时机与障碍:病理检查是鉴别的金标准,但并非所有“湿疹”患者都会在初诊时进行活检。医生可能认为皮损不典型程度不够,或担心活检的有创性、疤痕以及患者接受度。早期CTCL的病理改变也可能很轻微、不典型,需要经验丰富的皮肤病理医生仔细甄别,甚至需要多次、多部位活检才能捕获特征性改变。
第三部分:破局的关键——皮肤病理活检的“一锤定音”
“皮肤科医生让做病理”,这句话在故事中标志着转折点,是从经验性治疗走向明确诊断的关键一步。病理活检的意义远不止于“看看是什么”。
1. 什么是皮肤病理活检?:
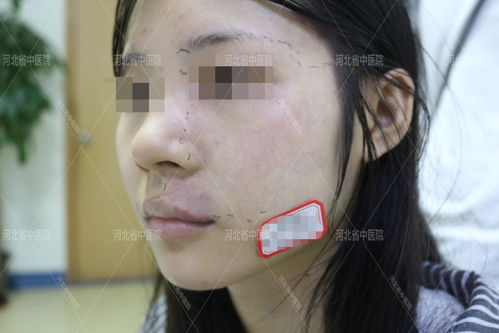
通过手术(环钻、切取、切除)获取一小块皮损组织,经过固定、切片、染色后,福东健康网在显微镜下观察细胞的形态、结构和排列方式。
2. 它在CTCL诊断中的决定性作用:
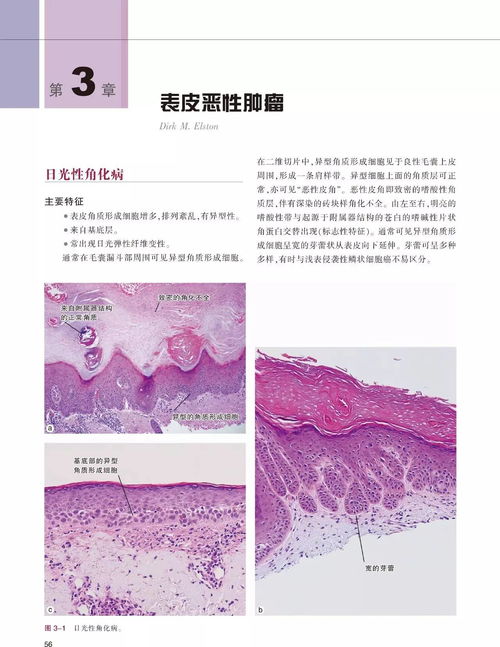
发现特征性浸润:CTCL的特征是表皮和真皮内出现非典型的淋巴细胞浸润。这些细胞核深染、形态不规则(脑回状核),可在表皮内单个或成簇分布(Pautrier微脓肿是MF的特征性表现之一,但并非总出现)。
免疫组化染色:这是病理诊断的“增强工具”。通过特定抗体标记,可以确定浸润细胞的免疫表型(如CD3+, CD4+, CD8-, CD7丢失等),证实其为T细胞来源,并显示其克隆性增殖倾向。
T细胞受体基因重排分析:一种分子病理学技术,可以检测T细胞群体是否为单克隆性。单克隆性增殖是恶性肿瘤的重要标志,能为诊断提供强有力的分子证据。尤其在早期或病理形态不典型时,这项检查价值巨大。
3. 为何医生此时建议活检?——临床“红旗警报”:
医生决定建议活检,通常是基于以下一个或多个警示信号:
治疗抵抗:经过4-8周规范、足量的外用激素治疗后,皮损改善不明显或持续进展。
形态改变:红斑变为浸润性斑块,或出现新的结节。
分布异常:皮损持续局限于“避光区”,或呈现奇特的几何图案。
症状与体征分离:皮损外观可能不严重,但瘙痒异常剧烈;或反之。
病程不符:所谓的“湿疹”病程过长(数年),且缺乏明确的过敏或刺激源。
第四部分:超越诊断——患者旅程与系统性管理
确诊CTCL(即使是早期)对患者而言是一个重大的生活事件,其管理是一个长期、系统性的工程。
1. 准确分期:确诊后,需要进行全面分期检查,包括全身皮肤检查、淋巴结触诊、血液学检查(血常规、Sézary细胞计数、T细胞受体基因重排)、影像学检查(CT/PET-CT)等,以评估疾病范围(仅限皮肤、淋巴结受累或内脏转移),这直接决定治疗方案和预后判断。
2. 阶梯化治疗策略:CTCL治疗遵循“阶梯”原则,根据分期和患者情况选择。
皮肤定向治疗(适用于早期疾病):包括外用强效激素、氮芥、卡莫司汀、贝沙罗汀凝胶、光疗(窄谱UVB、PUVA)等。这些方法直接作用于皮损,全身副作用小。
系统性治疗(适用于晚期或难治性疾病):包括口服维A酸类药物(如贝沙罗汀)、干扰素、组蛋白去乙酰化酶抑制剂、单克隆抗体以及化疗等。靶向药物和免疫疗法的出现为患者带来了新希望。
3. 长期随访与监测:CTCL需要终身随访。定期复查皮肤、淋巴结、血液指标,监测治疗反应、副作用以及可能的疾病转化或进展。
4. 心理与社会支持:得知患有淋巴瘤,无论分期早晚,都会带来巨大的心理冲击。恐惧、焦虑、抑郁是常见反应。接入专业的心理支持、患者教育团体以及获取可靠的治疗信息,对于维持生活质量至关重要。
第五部分:反思与启示——给医患双方的功课
这一临床案例留给我们的,是沉甸甸的医学智慧和人文思考。
1. 对医生的启示:
保持诊断的开放性:对任何“常见病”的诊断都应保持一丝警惕,尤其是当病程、治疗反应或皮损形态存在“不典型”之处时。
重视病史与随访:详细询问病程演变细节,认真进行体格检查(包括全身皮肤检查),并建立有效的随访机制,观察病情动态。
适时应用活检:应将皮肤活检视为慢性、顽固性皮肤病诊断工具箱中的常规且重要的武器,而非最后手段。降低活检的心理和技术门槛,有利于早期鉴别。
终身学习:皮肤淋巴瘤学是皮肤科中的难点和前沿领域,需要持续更新知识,了解新的诊断技术和治疗进展。
2. 对患者的启示:
做自己健康的细心观察者:详细记录皮损的变化(拍照是一个好方法)、治疗反应和症状波动。
学会有效沟通:就诊时清晰、有条理地向医生描述病情全貌,特别是“何时开始”、“如何变化”、“用过什么药、效果如何”。
理性看待检查建议:当医生建议进行病理活检等进一步检查时,应理解这是出于严谨负责的态度,是为了排除严重疾病、明确诊断的必要步骤,而非过度医疗。
寻求专业医疗中心:对于复杂、疑难的皮肤疾病,考虑寻求大型医院皮肤科或皮肤淋巴瘤专科门诊的帮助。
“T细胞淋巴瘤-皮肤红斑结节当湿疹”的故事,是一个关于医学复杂性、诊断谨慎性和医患协作重要性的经典案例。它警示我们,在皮肤这片广阔的“疆域”上,良性与恶性、炎症与肿瘤的界限有时模糊不清。皮肤科医生建议做病理的那份坚持,是拨开迷雾、照亮真相的关键光束。对于公众而言,了解皮肤上持久不退、治疗不灵的“湿疹”可能隐藏的风险,增强健康意识,积极配合必要的检查,是实现早诊早治、改善预后的根本。医学的进步,既在于高精尖的技术,也在于这份对细节的追问和对生命永不松懈的负责态度。
