在日常生活中,许多中老年女性,甚至部分年轻妈妈,都曾经历过这样的尴尬瞬间:一声咳嗽、一个喷嚏、一阵大笑,或是弯腰提重物时,下身便有不自主的少量尿液漏出。长久以来,这种现象常被简单归咎于“年纪大了,器官老化,很正常”,甚至被视为生育后难以避免的“后遗症”。这种普遍的误解,让无数女性在沉默中忍受着身心困扰,回避社交与运动,生活质量大打折扣。现代妇科泌尿医学已经明确指出,这并非不可逆的“正常老化”,而是一种明确且可治疗的疾病——压力性尿失禁。它是一种盆底功能障碍性疾病,指在腹压突然增高时出现不自主尿液漏出的现象。全球约有三分之一的成年女性受此困扰,它也因此被称为“社交癌”。本文将深入剖析其病因、诊断,并着重阐述其系统性的治疗方案,旨在传递一个核心信息:压力性尿失禁,完全有希望被治愈或得到显著改善。
第一部分:拨开迷雾——压力性尿失禁的病因与机制
将咳嗽漏尿视为“正常老化”,本质上是对其背后复杂病因的忽视。压力性尿失禁的发生,是盆底支撑结构完整性受损、尿道闭合功能下降的综合结果,主要与以下几大因素密切相关:
1. 妊娠与分娩损伤:最核心的病因之一。怀孕期间,增大的子宫持续压迫盆底组织;分娩时,尤其是分娩,胎头对盆底肌肉、筋膜和神经造成过度拉伸甚至撕裂。这种损伤会削弱盆底肌对膀胱和尿道的“吊床”式支撑作用,导致尿道活动度增加,闭合压力不足。多次分娩、胎儿过大、产程过快或使用产钳助产等情况,会进一步加重损伤风险。
2. 盆底肌肉与结缔组织松弛。这不仅是年龄增长的自然结果,更是多种因素叠加的效应。雌激素水平在绝经后显著下降,会导致尿道黏膜萎缩、盆底组织内的胶原蛋白和弹性纤维减少,从而降低尿道闭合压和盆底支撑力。长期缺乏锻炼、长期从事重体力劳动、肥胖等因素,也会加速盆底肌的松弛和退化。
3. 慢性腹压增高。长期存在的腹压增高因素是持续损伤盆底的“隐形推手”。慢性咳嗽(如慢性支气管炎、哮喘)、长期便秘、肥胖(体重指数BMI超标)等,都会使腹腔压力反复、持续地传导至盆底,久而久之导致支撑结构劳损和功能减退。腹部脂肪堆积本身也会直接增加对膀胱和尿道的压力。
4. 其他因素。遗传因素可能使个体盆底结构更脆弱;盆腔手术(如子宫切除术、前列腺切除术)可能损伤相关神经和支撑结构;神经系统疾病也可能影响控尿功能。
压力性尿失禁是上述一种或多种因素共同作用的结果,而非简单的“老化”。其核心病理生理改变在于盆底支撑结构缺陷和/或尿道括约肌功能障碍,导致在腹压骤增时,尿道无法维持足够的闭合压力以对抗膀胱压力,从而发生漏尿。
第二部分:科学诊断——区分类型与评估病情
当出现咳嗽、打喷嚏、跳跃时漏尿的症状,寻求妇科或泌尿外科医生的专业诊断至关重要。医生首先会通过详细问诊和体格检查,明确是否为压力性尿失禁,并与其他类型尿失禁(如急迫性尿失禁、混合性尿失禁)相鉴别。压力性尿失禁的典型特征是:漏尿发生在腹压动作的瞬间,漏尿前没有强烈的、突然的尿意,漏尿量通常较少。而急迫性尿失禁则是先有无法抑制的强烈尿意,随后才发生漏尿。
为全面评估病情严重程度和制定个性化方案,医生可能进行以下检查:
排尿日记:记录每日饮水量、排尿次数、漏尿次数及诱因,是基础且重要的评估工具。
尿垫试验:定量测量在一定时间内漏尿的量,客观评估严重程度。
盆底肌力评估:通过指检或盆底肌电图,评估盆底肌肉的收缩力量和耐力。
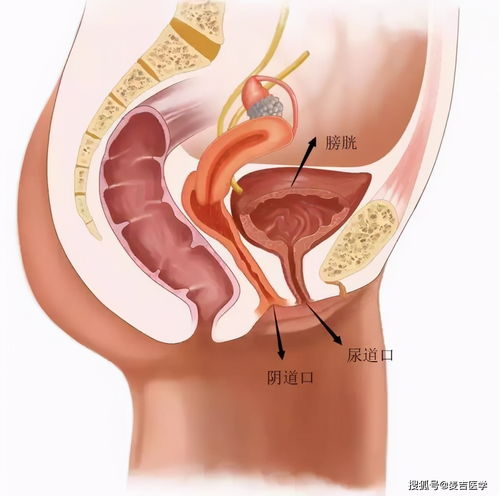
尿动力学检查:复杂情况下用于评估膀胱功能、尿道闭合压等,是诊断的“金标准”之一。
明确诊断和分型后,治疗才能有的放矢。
第三部分:治愈之路——阶梯化与个体化的治疗方案
压力性尿失禁的治疗是一个从无创到微创、从保守到手术的完整体系,强调阶梯化与个体化原则。绝大多数患者都能通过系统治疗获得显著改善甚至治愈。
一、基础与一线治疗:生活方式干预与盆底康复
对于所有患者,福东健康网尤其是轻中度患者,这是首选和基础。
1. 生活方式调整:
体重管理:减重是明确有效的措施。研究显示,体重减轻5%-10%即可显著改善漏尿症状。肥胖(BMI>30)女性患病风险增加数倍。
避免腹压增高:治疗慢性咳嗽和便秘,避免提举重物、长时间站立或剧烈跳跃运动。
饮食调整:减少咖啡、浓茶、酒精等利尿或刺激膀胱的饮品摄入。保持均衡膳食,摄入足量纤维素预防便秘。
2. 盆底肌训练(凯格尔运动):这是最核心、最有效的保守治疗方法。通过有意识、规律地收缩和放松盆底肌肉(如同憋尿和中断排尿的动作),可以增强盆底肌群的力量和耐力,改善尿道括约肌功能。关键在于动作准确和长期坚持:建议每天进行3-4组,每组收缩肌肉5-10秒后放松,重复10-15次,持续至少3个月才能看到明显效果。产后42天至半年是盆底康复的“黄金时期”。
3. 物理治疗:在自主训练困难或效果不佳时,可采用仪器辅助。
生物反馈治疗:通过仪器将盆底肌肉的活动转化为可视或可听的信号,帮助患者更准确地掌握收缩技巧。
电刺激疗法:利用低频电流刺激盆底神经肌肉,被动引发肌肉收缩,促进血液循环和肌力恢复,适用于肌力极弱的患者。
磁刺激与激光治疗:新兴的无创物理疗法,通过外部磁场或激光能量刺激盆底组织胶原再生,改善支撑结构。
二、药物治疗
主要作为辅助手段,适用于特定人群。
局部雌激素:对于绝经后因雌激素缺乏导致尿道黏膜萎缩的患者,局部使用雌激素软膏或栓剂可以改善尿道黏膜健康状况,增加闭合压。需在医生指导下短期使用,评估风险。
α-肾上腺素能激动剂:如盐酸米多君,可以短暂增加尿道括约肌的张力。可能引起血压升高等副作用,需谨慎使用。
其他药物:如度洛西汀,可通过中枢机制增强尿道括约肌收缩,但可能伴随恶心、口干等副作用。
三、手术治疗
当保守治疗3-6个月以上效果不佳,或患者为中重度压力性尿失禁、严重影响生活质量时,手术是高度有效的选择。
尿道中段悬吊术:目前主流的微创手术,尤其是经闭孔路径的无张力尿道中段悬吊术。其原理是在尿道中段下方植入一条柔软的合成聚丙烯吊带,形成一个“吊床”样的支撑,在腹压增高时压迫尿道中段,增加尿道阻力,从而防止漏尿。该手术创伤小、时间短(约30分钟)、恢复快、成功率高达85%-90%以上,已成为治疗中重度压力性尿失禁的“金标准”术式。
其他术式:包括膀胱颈悬吊术、尿道周围注射填充剂(增加尿道闭合压力)等,医生会根据患者具体情况选择。
手术治疗效果立竿见影,但术后仍需配合盆底肌锻炼,以维持长期疗效并预防复发。
第四部分:预防与长期管理
预防胜于治疗,健康的生活方式至关重要。
1. 孕期与产后管理:控制孕期体重合理增长,在医生指导下进行孕期及产后凯格尔运动。产后及时进行专业的盆底功能评估和康复治疗。
2. 贯穿一生的盆底锻炼:将凯格尔运动融入日常生活,如同健身一样长期坚持。
3. 管理慢性病:积极控制体重,治疗慢性咳嗽和便秘,避免成为长期腹压增高的源头。

4. 定期筛查:对于高危人群(如多产、肥胖、绝经后女性),即使无症状也可定期进行盆底功能筛查。
告别沉默,积极应对
咳嗽漏尿,绝非女性必须默默承受的“命运”或“正常老化”。它是盆底功能发出的警报,是一种有明确病因、可诊断、可治疗的医学状况。从科学认知开始,摒弃不必要的羞耻与误解,主动寻求妇科或泌尿外科医生的帮助,是迈向康复的第一步。通过阶梯化、个体化的综合治疗策略——从生活方式调整、持之以恒的盆底肌训练,到必要的药物和先进的手术治疗——绝大多数女性都能有效控制症状,重获干爽与自信,提升生活质量。请记住,寻求治疗不是软弱,而是对自己健康和生活品质的积极负责。
