一、 引言:被忽视的肠道感染
在全球范围内,结核病仍是严重的公共卫生问题。当人们将目光聚焦于肺结核时,肠道作为肺外结核最常见的感染部位之一,其重要性常被低估。肠结核起病隐匿,症状不典型,极易与炎症性肠病、肠道肿瘤等疾病混淆,导致误诊或延迟诊断。腹痛与腹泻作为其核心肠道症状,背后是结核分枝杆菌在肠壁淋巴组织中引发的复杂病理过程。而消化内镜,尤其是结肠镜的广泛应用,为我们打开了一扇直观观察病变的窗口,其中“环形溃疡”被视为肠结核极具提示性的内镜标志。本文旨在系统阐述肠结核导致腹痛腹泻的机制,并详细解析其肠镜下的特征性表现,以期为临床实践提供清晰的诊疗思路。
二、 肠结核的病因与感染途径
肠结核并非独立的疾病,其发生与结核分枝杆菌的感染密切相关,感染途径主要有以下三种:
1. 肠源性感染(主要途径):这是最常见的感染方式。活动性肺结核患者,尤其是痰菌阳性者,吞咽下含有大量结核分枝杆菌的痰液,细菌直接侵入肠黏膜而致病。饮用被牛型结核分枝杆菌污染的、未经消毒的牛奶也可导致原发性肠结核,但目前已较少见。
2. 血行播散:在急性粟粒性肺结核等血行播散性结核病中,结核分枝杆菌可经血液循环播散至肠道,形成弥漫性病变。
3. 邻近器官直接蔓延:腹腔内结核病灶,如结核性腹膜炎、盆腔结核或肠系膜淋巴结结核,可直接蔓延至肠管,引发肠结核。
回盲部是肠结核最好发的部位,约占80%-90%。这与该区域丰富的淋巴组织、生理性的肠内容物滞留时间较长,以及相对缓慢的肠蠕动有关,这些因素均增加了结核菌与肠黏膜的接触和定植机会。
三、 病理分型与腹痛腹泻的病理生理基础
肠结核在病理上主要分为三型:溃疡型、增生型和混合型。不同的病理类型决定了其临床表现的差异。
1. 溃疡型肠结核
此型最为常见。结核菌侵入肠壁淋巴组织,形成结核结节,结节中心发生干酪样坏死,并融合、破溃,形成溃疡。其溃疡具有特征性:多呈环形,其长轴与肠管垂直,边缘不规则呈“鼠咬状”,底部可见黄白色干酪样坏死物。镜下可见典型的结核性肉芽肿,由朗格汉斯巨细胞、上皮样细胞及淋巴细胞构成,中心为干酪样坏死。
腹痛机制:溃疡及炎症直接刺激肠壁神经末梢;病变导致肠壁充血、水肿、增厚,使肠管张力增加;溃疡愈合过程中的纤维组织增生和瘢痕收缩可导致肠腔狭窄,甚至引发不完全性或完全性肠梗阻,产生阵发痛。疼痛多位于右下腹或脐周,进食后因胃结肠反射增强肠蠕动,常使疼痛加剧,排便或排气后可暂时缓解。
腹泻机制:溃疡和炎症导致肠黏膜吸收面积减少、功能受损;炎症刺激使肠蠕动加快,排空加速;广泛病变可能引起继发性吸收不良。腹泻多为糊状或水样便,每日数次,通常不含黏液脓血,这与溃疡性结肠炎不同。
2. 增生型肠结核
此型相对少见,以大量结核性肉芽肿和纤维组织增生为特征,导致肠壁增厚、变硬,肠腔狭窄。此型患者以便秘、腹部包块及肠梗阻症状为主要表现,腹泻相对少见。
3. 混合型肠结核
兼有溃疡和增生两种病理改变。临床表现也兼具两者特点,可能出现腹泻与便秘交替出现的症状。
腹痛与腹泻的交替或并存,本质上反映了肠道在结核性炎症、溃疡形成、修复增生等一系列病理变化下的功能紊乱。患者常伴有全身性结核中毒症状,如午后低热、夜间盗汗、乏力、消瘦和食欲减退等。
四、 肠结核的肠镜下特征:聚焦环形溃疡
结肠镜检查能直接观察肠道黏膜病变,并可取活检进行病理学检查,是诊断肠结核不可或缺的方法。其内镜下表现具有一定特征性,但仍需与克罗恩病、肠淋巴瘤、贝赫切特病等鉴别。
1. 病变部位
绝大多数病变位于回盲部,累及回盲瓣、盲肠及升结肠起始段。回盲瓣受累率极高,常表现为僵硬、失去闭合功能,呈持续开放的“鱼口状”改变。病变也可呈跳跃性分布,即病变肠段之间可见正常的黏膜区域。
2. 溃疡的特征性表现
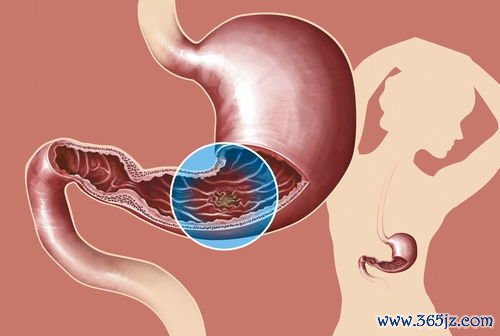
形态与分布:最具诊断提示意义的特征是环形溃疡(亦称腰带状溃疡)。溃疡沿肠壁淋巴管走行分布,环绕肠腔一周或半周,其长轴与肠道纵轴垂直。早期溃疡可能较小,呈梭形或卵圆形,位于结肠皱襞的脊上,随后沿皱襞向环周扩展、融合,形成更大的环形或不规则形溃疡。溃疡可融合成巨大的环周性溃疡。
溃疡外观:溃疡边缘不规则,呈凿缘样或“鼠咬状”,界限清楚但不整齐。溃疡基底较深,常覆盖一层牢固的、较厚的黄白色或灰白色苔(干酪样坏死物)。周围黏膜可有充血水肿,但溃疡之间的黏膜通常保持正常,这是与溃疡性结肠炎弥漫性病变的重要区别。
伴随病变:在溃疡周围或之间,有时可见到炎性息肉样增生或结节样隆起(增殖性病变)。病程后期,由于大量纤维组织增生,病变肠段肠壁增厚、僵硬,肠腔呈向心性狭窄。
3. 内镜活检的价值
内镜下直视病变并取活检是确诊的关键。活检应取自溃疡边缘或底部,病理学发现典型的干酪样坏死性肉芽肿,或通过抗酸染色找到结核分枝杆菌,即可明确诊断。由于取材局限和病变的不均一性,活检阳性率并非100%,需结合临床和其他检查综合判断。
五、 辅助诊断与鉴别诊断
1. 影像学检查
X线钡剂造影:可显示肠管激惹征(“跳跃征”)、肠腔狭窄、缩短、变形,以及回盲瓣受累等间接征象。
CT检查:能清晰显示肠壁增厚、肠系膜淋巴结肿大(有时可见钙化)、腹腔积液及合并的腹膜炎等,有助于评估病变范围和并发症。
2. 实验室检查
结核感染相关检测:结核菌素皮肤试验(PPD)、γ-干扰素释放试验(如T-SPOT.TB)有助于提示结核感染。
病原学检查:粪便涂片找抗酸杆菌阳性率低。有条件可对活检组织或分泌物进行结核分枝杆菌培养或分子生物学检测(如Xpert MTB/RIF)。
3. 鉴别诊断
肠结核需与以下疾病仔细鉴别:
克罗恩病:两者在内镜下均可表现为纵行溃疡、卵石征和跳跃性病变,鉴别极为困难。肠结核的环形溃疡、干酪样坏死肉芽肿、伴有肺结核或结核中毒症状、T-SPOT阳性等更支持结核诊断。
溃疡性结肠炎:病变从直肠开始连续性、弥漫性向上蔓延,以黏膜充血水肿、糜烂、浅溃疡为主,无环形溃疡和干酪样坏死,常伴黏液脓血便。
肠道恶性肿瘤:多见于老年患者,溃疡形态不规则,呈火山口状,质地脆,易出血,病理检查可发现癌细胞。
六、 治疗与预后
肠结核的治疗遵循结核病化疗的一般原则,即早期、联合、适量、规律、全程用药。
1. 抗结核药物治疗:为标准治疗方案。通常采用包含异烟肼、利福平、吡嗪酰胺、乙胺丁醇的强化期2个月,后续以异烟肼和利福平巩固治疗至少7个月的方案,总疗程一般不少于9-12个月。治疗过程中需密切监测药物不良反应,如肝功能损害、周围神经炎等。
2. 营养支持治疗:肠结核患者常伴有营养不良和消瘦,给予高蛋白、高热量、易消化的饮食,必要时进行肠内或肠外营养支持,对改善全身状况、促进组织修复至关重要。
3. 对症治疗:对于腹痛、腹泻等症状,可酌情使用解痉、止泻药物缓解症状,但需在抗结核治疗的基础上进行。
4. 手术治疗:主要适用于出现并发症的患者,如完全性肠梗阻、急性肠穿孔、肠道大出血经保守治疗无效,或形成难以闭合的肠瘘等。
绝大多数肠结核患者经规范抗结核治疗后预后良好,溃疡愈合,症状消失。关键在于早期诊断和彻底治疗,以防止并发症(如肠梗阻、肠穿孔、瘘管形成)的发生和结核病的复发。
七、 结论
腹痛与腹泻是肠结核常见的临床表现,但其背后是结核分枝杆菌感染导致的特异性肠道病理改变。肠镜检查中发现的环形溃疡,是提示肠结核的重要内镜征象,其独特的形态学特征源于结核病变沿淋巴管分布的病理本质。单一的临床表现或内镜表现均不足以确诊。临床医生需要将患者的流行病学史、结核中毒症状、内镜下特征(特别是回盲部的环形溃疡)、病理学结果(干酪样肉芽肿)以及结核相关的实验室检查结果结合起来,进行综合分析和鉴别诊断。提高对肠结核,特别是其内镜下特征的认识,有助于在炎症性肠病高发的时代,减少对这一可治愈的感染性疾病的误诊与漏诊,使患者能及时获得规范、有效的抗结核治疗,改善预后。
