引言:一个常见的症状与一次“安心”的检查
在消化内科门诊,患者主诉“吃东西总觉得噎得慌”是极为常见的现象。这种吞咽时的哽噎感,医学上称为“吞咽困难”或“吞咽不适”,其背后原因多样,从良性的功能紊乱到严重的器质性病变皆有可能。对于这一症状,胃镜检查(食管胃十二指肠镜检查)被公认为评估上消化道、尤其是食管黏膜状况的“金标准”。它能直接观察食管内壁,发现炎症、溃疡、息肉乃至早期癌变。当患者因吞咽不适接受胃镜检查并被告知“食管没事”时,往往会如释重负,认为警报已经解除。
临床实践中存在一种令人困惑且后果严重的情况:患者在出现典型吞咽哽噎感后,胃镜检查未发现明确异常,但在数月(例如半年)后,症状持续或加重,再次检查却被确诊为食管癌。这种“胃镜没事,半年后确诊”的经历,不仅给患者带来巨大的心理冲击和延误治疗的遗憾,也对“胃镜阴性”结果的解读提出了深刻拷问。本文旨在深入探讨这一现象背后的多重原因,分析食管癌早期诊断的复杂性,并为公众和临床医生提供关键的警示与行动指南。
第一部分:理解“噎得慌”——食管癌的早期信号并非总是清晰
食管癌的早期症状具有相当的隐匿性和非特异性,极易被忽视或误诊为其他常见疾病,如慢性咽炎或功能性消化不良。
1. 症状的多样性与渐进性
早期食管癌的症状远不止“噎得慌”。它可能表现为一系列细微且间歇性的不适,包括:
吞咽食物哽噎感:这是最典型的早期信号,尤其在进食干硬食物时出现,感觉食物在食管某处有短暂停留或下行缓慢,饮水后常可缓解。这种时轻时重、进展缓慢的特点,使其容易被归咎于“吃饭太急”或“上火”。
胸骨后不适或疼痛:吞咽时可能感到胸骨后方有烧灼感、针刺感或摩擦样疼痛,进食粗糙、过热食物时更明显。
食管内异物感:总感觉有东西贴附在食管壁上,吐不出也咽不下,与进食无关。
咽喉部干燥与紧缩感:感觉咽喉发干、发紧,吞咽唾液时尤为不适。
食物通过缓慢与滞留感:吞咽后感觉食物下行不畅,仿佛在食管中段停顿。
关键在于,这些症状在疾病极早期可能非常轻微,甚至呈间歇性出现,患者尚能正常进食。肿瘤从发生到引起明显症状,其进展速度因人而异,取决于病理类型和分化程度,有的可能进展迅速,有的则相对缓慢,潜伏期可达数月甚至更久。这就意味着,一次性的症状出现,未必对应着胃镜下肉眼可见的明显病灶。
2. 症状的“进行性”本质与误判风险
食管癌引起的吞咽困难具有“进行性加重”的典型特征,即从难咽干硬食物,逐渐发展到半流质、流质食物,最后甚至饮水困难。在病程极早期,这种“进行性”可能表现为症状频率和程度的缓慢增加,而非质的飞跃。许多患者正是在“时好时坏”的错觉中拖延,直到症状变得持续且严重时才就医。更常见的是,患者将早期哽噎感与“慢性咽炎”混淆。一个简单的鉴别要点是:咽炎的异物感多在空咽时明显,进食时反而可能减轻;而食管癌的哽噎感或异物感,恰恰是在吞咽食物时出现或加重。
第二部分:审视“胃镜没事”——诊断的局限性与复杂性
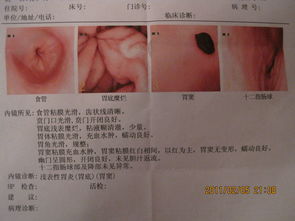
胃镜检查是诊断食管癌的首选和核心手段,其通过高清摄像头直接观察黏膜,并对可疑部位进行活检,准确率很高。“准确率高”不等于“万无一失”。在特定情况下,胃镜检查可能出现“假阴性”结果,即未能发现已经存在的早期癌变。
1. 病变本身的隐匿性
病变微小且表浅:早期食管癌,特别是局限于黏膜层的原位癌或微小浸润癌,可能仅表现为黏膜的轻微粗糙、充血、糜烂或微小的平坦型病变。这些改变在普通白光胃镜下,与普通的炎症或糜烂难以区分,极易被经验不足的医生或在不理想的观察条件下遗漏。
病变位置特殊:食管入口(颈段食管)和胃食管连接部(贲门)是解剖学上的“盲区”或观察难点。内镜通过这些部位时速度较快,或因患者恶心反射导致视野不清,可能造成病灶漏看。
黏膜下生长:少数食管癌(如黏膜下癌)起源于黏膜下层,肿瘤未突破表层黏膜,胃镜下仅能看到食管壁轻微隆起或外观完全正常。这种情况下,常规活检若未取到深层组织,极易得到阴性结果。
2. 检查技术与人为因素
检查准备与配合度:患者检查前禁食时间不足,胃内残留食物或泡沫可能影响观察;检查过程中因剧烈恶心、呕吐或体位不当,会导致内镜无法稳定、充分地观察全部食管黏膜。
操作者经验与细致程度:胃镜检查的质量高度依赖操作医生的经验和技术。一次全面的食管检查需要缓慢退镜、充分充气扩张管腔、仔细观察每一寸黏膜。若检查过程仓促,或对早期病变的形态学特征不熟悉,漏诊风险增加。
活检的局限性:活检是确诊的关键,但具有抽样误差。若病变范围小,或活检钳未能准确钳取到癌变组织(例如只取到了旁边的炎症组织),病理报告就会显示为“慢性炎症”等良性结果,从而导致临床误判。对于平坦型病变,尤其需要借助染色内镜、放大内镜等先进技术来指导精准活检。
3. 诊断的“时间窗”问题
肿瘤的生长是一个动态过程。患者在首次出现症状时,可能确实处于癌前病变或极早期癌阶段,此时病变在胃镜下改变极其轻微,甚至无法辨认。从出现症状到胃镜下可辨识的典型肿瘤形态,中间存在一个时间差。文献记载,从有症状到确诊,个别病例可长达数年。“胃镜没事”可能只是捕捉到了疾病进程中一个尚未充分发展的“静止帧”,而非终点。
第三部分:从“没事”到“确诊”——当警惕成为必须
面对“吞咽不适,胃镜阴性”的局面,盲目乐观或过度焦虑都不可取。正确的做法是建立科学的警惕与随访策略。
1. 对患者的警示:症状是身体的“报警器”
高度关注症状的持续性或进展性:如果“噎得慌”的感觉持续存在超过2-4周,或呈现进行性加重(例如从吃干饭不适发展到吃面条也困难),无论胃镜结果如何,都必须引起高度重视。症状本身的价值有时不亚于一次检查结果。
识别高危人群:年龄在40岁以上、长期吸烟饮酒、喜食烫食或腌制食物、有食管癌家族史、来自食管癌高发地区的人群,是食管癌的高危人群。这类人群一旦出现吞咽不适,应抱有更高的警惕性,积极寻求进一步评估。
不满足于单次“阴性”结果:如果症状与初次胃镜检查结果明显不符(即症状典型但检查未见异常),应主动与医生沟通,探讨复查胃镜的必要性。可以考虑在3-6个月后复查,或直接选择更高级的检查手段。
2. 对临床医生的启示:超越“一次胃镜定乾坤”
详细询问病史,重视症状学:医生应耐心、诱导式地询问病史,不放过任何细微的吞咽感觉变化。对于高危人群的主诉,即使胃镜未见异常,也应将其视为一个需要解释的“临床问题”,而非终点。
提高内镜诊断技术:熟练掌握普通白光内镜下的早期食管癌特征,积极应用电子染色(如NBI)、化学染色(如卢戈氏碘液)、放大内镜等辅助技术,能显著提高早期癌和癌前病变的检出率。
审慎解读活检报告,必要时重复检查:对于高度可疑但活检阴性的病例,应考虑到活检的局限性。可以建议在短期内(如1-3个月)复查胃镜并再次多点活检。对于黏膜下病变,超声内镜(EUS)是评估浸润深度和性质的利器。
综合运用诊断工具:当胃镜诊断存在疑问时,不应局限于单一检查。食管钡餐造影可以动态观察食管的蠕动和管腔形态;胸部CT有助于评估食管壁增厚和周围淋巴结情况;对于持续不明原因的吞咽困难,食管测压和24小时pH-阻抗监测可以排除动力障碍或严重反流等疾病。
第四部分:构建更安全的防线——预防与早期筛查
面对食管癌,防大于治,早诊优于晚治。
1. 生活方式的干预
改变不良饮食习惯是预防的基石:避免食用过烫的食物和饮品,限制腌制、熏烤及辛辣刺激性食物的摄入,限酒,细嚼慢咽。
2. 高危人群的主动筛查
对于符合高危因素的人群,即使没有任何症状,也应考虑定期进行胃镜筛查。胃镜是唯一能直接观察食管黏膜并取活检的筛查工具,其价值是影像学检查无法替代的。现在的无痛胃镜技术已大大提升了检查的舒适度。
3. 建立“症状-检查-随访”的闭环管理
社会与医疗机构应加强科普,让公众了解食管癌的早期症状,破除对胃镜检查的恐惧。医疗机构应建立对于“有症状但初检阴性”患者的规范随访路径,避免患者流失在“检查无异常”的结论中。
“吃东西噎得慌,胃镜没事,半年后确诊食管癌”的故事,是一个沉痛的医学警示。它揭示了食管癌早期症状的欺骗性、胃镜检查技术的局限性以及临床诊断思维的复杂性。它提醒我们,在医学诊断中,没有任何一项检查是绝对完美的“真理机器”。对于患者,要倾听并重视身体发出的持续警报;对于医生,要始终保持临床怀疑精神,将患者的症状与检查结果综合研判。唯有医患双方共同提高警惕,不轻易放过任何一个可疑线索,才能在食管癌这场“隐形”的战役中,赢得早期发现、早期治疗的宝贵先机,真正守住生命健康的关口。
