(重要提示:此食谱为示例,具体执行前请务必咨询临床营养师或医生进行个性化评估和调整。)
周一
早餐:全麦面包1-2片,水煮蛋1个,无糖豆浆200毫升,凉拌黄瓜100克。
上午加餐:无糖酸奶100克,蓝莓30克。
午餐:杂粮饭(糙米+小米)80克(生重),清蒸鲈鱼100克,蒜蓉西兰花150克,番茄豆腐汤1小碗。
下午加餐:苹果1个(中等大小),核桃2个。
晚餐:蒸玉米1根(中等),虾仁炒冬瓜(虾仁80克,冬瓜200克),清炒菠菜150克。
睡前加餐:低脂牛奶200毫升。
周二
早餐:燕麦片50克(干重)用脱脂牛奶冲泡,煮鸡蛋1个,圣女果若干。
上午加餐:猕猴桃1个。
午餐:荞麦面60克(干重),鸡胸肉丝炒胡萝卜木耳(鸡胸肉80克,胡萝卜50克,木耳适量),凉拌海带丝100克。
下午加餐:黄瓜1根,原味杏仁10克。
晚餐:红薯150克(可食部),香菇炖豆腐(豆腐150克,鲜香菇50克),白灼生菜200克。
睡前加餐:无糖酸奶100克。
周三
早餐:全麦馒头1个(中等),卤牛肉片50克,无糖豆浆200毫升,凉拌莴笋丝100克。
上午加餐:柚子2瓣。
午餐:糙米饭80克(生重),瘦猪肉炒豆角(瘦猪肉80克,豆角150克),紫菜蛋花汤1小碗。
下午加餐:无糖酸奶100克,草莓5颗。
晚餐:藜麦饭60克(生重),清蒸鳕鱼100克,芦笋炒百合(芦笋150克,鲜百合30克)。
睡前加餐:低脂牛奶200毫升。
周四
早餐:蒸饺(全麦皮,瘦肉蔬菜馅)6-8个,无糖豆浆200毫升。
上午加餐:梨1个(中等大小)。
午餐:杂粮饭80克(生重),番茄炒鸡蛋(鸡蛋1个,番茄150克),清炒油麦菜200克。
下午加餐:水煮蛋1个,圣女果若干。
晚餐:蒸芋头150克,芹菜炒豆干(豆干80克,芹菜150克),冬瓜虾皮汤1小碗。
睡前加餐:一小把原味开心果(约10克)。
周五
早餐:全麦面包三明治(全麦面包2片,煎鸡蛋1个,生菜、番茄片),低脂牛奶200毫升。
上午加餐:橙子1个(中等大小)。
午餐:意大利面(全麦)60克(干重),牛肉酱(瘦牛肉末80克,番茄、洋葱熬制),蔬菜沙拉(混合生菜、彩椒)150克(油醋汁)。
下午加餐:无糖酸奶100克。
晚餐:玉米一根(中等),豆腐虾仁蔬菜汤(嫩豆腐100克,虾仁80克,菠菜100克),凉拌苦瓜100克(脾胃虚寒者适量)。
睡前加餐:低脂牛奶200毫升。
周六
早餐:小米粥1小碗,蒸蛋羹(鸡蛋1个),凉拌海带结100克。
上午加餐:蓝莓50克,原味腰果10克。
午餐:全麦面条60克(干重),鸡丝凉面(鸡胸肉丝80克,黄瓜丝、胡萝卜丝),搭配低盐酱汁。
下午加餐:黄瓜1根。
晚餐:紫薯150克(可食部),白灼菜心200克,菌菇炖鸡汤(主要吃菌菇和少量鸡肉,撇去浮油)。
睡前加餐:无糖酸奶100克。
周日
早餐:燕麦牛奶(燕麦片50克,低脂牛奶200毫升),煮鸡蛋1个,核桃红枣馒头半个(小型)。
上午加餐:樱桃10颗。
午餐:糙米饭80克(生重),清炒虾仁(虾仁100克,搭配青豆、玉米粒),上汤娃娃菜200克。
下午加餐:番茄1个。
晚餐:南瓜粥1小碗,清炒芦笋150克,蒸蛋羹1份。
睡前加餐:低脂牛奶200毫升。
食物选择与烹饪要点:
主食:以糙米、燕麦、藜麦、全麦制品、玉米、薯类(如红薯、芋头)等低GI食物为主,粗细搭配。
蛋白质:优选鱼、虾、去皮禽肉、瘦肉、鸡蛋、低脂奶制品、豆腐、豆浆等。
蔬菜:大量食用非淀粉类蔬菜,特别是绿叶蔬菜,种类尽量丰富。
水果:选择低糖水果(如莓类、樱桃、柚子、苹果、梨、桃子),在两餐之间食用,每日总量控制在200克以内。避免果汁和水果罐头。
烹饪:采用蒸、煮、炖、快炒、凉拌的方式,减少煎炸。使用不粘锅减少用油量,食盐每日不超过5克,避免使用糖醋、红烧等高糖高盐的烹饪方式。
第四部分:超越饮食——综合血糖控制攻略
成功的血糖控制是一个系统工程,饮食管理需与运动、监测、医疗支持及心理调适紧密结合。
1. 规律运动,提高胰岛素敏感性
在无医学禁忌证的情况下,规律运动是管理妊娠期糖尿病的另一核心支柱。
运动类型:以中等强度的有氧运动为主,如餐后散步、固定式自行车、游泳、孕妇瑜伽等。
运动频率与时间:每周至少保证150分钟,可分5-7天进行,每次持续20-30分钟。最佳运动时间为餐后1小时左右,有助于降低餐后血糖。
运动强度:以“谈话测试”为准,即运动时能够正常对话,无喘息困难。运动前后需有5-10分钟的热身和整理活动。
注意事项:避免空腹运动,运动中注意补充水分,随身携带糖果、饼干等快速升糖食物以防低血糖。若出现腹痛、流血、头晕、心悸等不适,应立即停止并咨询医生。
2. 严密监测,数据指导管理
自我血糖监测是评估控糖效果和调整方案的“眼睛”。
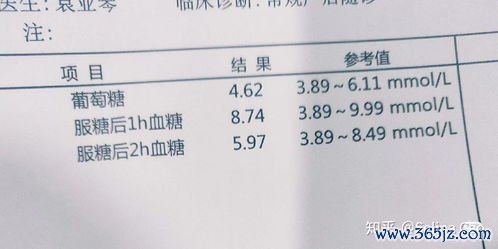
监测频率:通常需要监测空腹血糖及三餐后2小时血糖,具体频率遵医嘱,可能为每日4-7次。
控制目标:一般建议空腹血糖控制在3.3-5.3 mmol/L,餐后2小时血糖控制在4.4-6.7 mmol/L。目标值可能因个体情况略有不同,请遵循医嘱。
记录与分析:详细记录血糖值、饮食内容、运动情况以及特殊事件(如不适、情绪波动)。定期与医生或营养师回顾这些记录,可以精准找出影响血糖的因素,优化管理方案。
3. 药物治疗,必要时的有力支持
当饮食和运动干预1-2周后,血糖仍不能达标时,应及时启动药物治疗。胰岛素是目前妊娠期控制高血糖的首选药物,因为它不透过胎盘,对胎儿相对安全。医生会根据您的血糖谱制定个体化的胰岛素治疗方案,包括选择合适的剂型和剂量。请务必严格遵医嘱用药,掌握正确的注射技术和剂量调整方法,切勿自行更改或停药。
4. 定期产检与多学科协作
妊娠期糖尿病孕妇的产检频率通常高于普通孕妇。产检不仅监测血糖、血压、尿酮体等母体指标,还会通过B超等检查重点评估胎儿生长发育情况、羊水量及胎盘功能,以及时发现并处理巨大儿、胎儿生长受限等并发症。理想的管理模式是产科医生、内分泌科医生、营养师、糖尿病教育护士等多学科团队共同协作,为您提供全方位的支持。
5. 心理调适与家庭支持
确诊妊娠期糖尿病可能会带来压力和焦虑,但请保持积极乐观的心态。学习相关知识,了解通过科学管理可以获得良好的妊娠结局,这本身就能增强信心。与家人沟通,争取他们的理解和支持,共同参与饮食准备和运动计划,能让控糖之路走得更加轻松。保证充足的睡眠,避免熬夜和过度劳累。
第五部分:产后及远期健康管理
妊娠期糖尿病的管理并未随着分娩而结束。
产后复查:绝大多数产妇的血糖在产后会恢复正常,但仍需在产后6-12周进行口服葡萄糖耐量试验,以重新评估糖代谢状态。

母乳喂养:鼓励母乳喂养,这不仅有益于婴儿健康,也有助于母体糖代谢的恢复和长期体重的管理。
远期风险与预防:妊娠期糖尿病是未来患2型糖尿病的高危因素。产后及长期都应坚持健康的生活方式,包括均衡饮食、规律运动、维持健康体重,并建议定期进行糖尿病筛查。
掌控健康,拥抱未来
管理妊娠期糖尿病,是一场关于爱与责任的修行。它要求您比以往更加关注自己的身体信号,更加科学地规划一日三餐,更加规律地安排生活作息。这个过程或许充满挑战,但每一次正确的食物选择,每一次餐后的散步,每一次达标的血糖读数,都是您为宝宝健康成长筑起的坚实屏障,也是为自己远期健康埋下的宝贵种子。请相信,在专业医疗团队的指导和家人的支持下,通过您持之以恒的努力,完全有能力平稳控制血糖,与宝宝一起,顺利、健康地度过这段特殊的旅程,迎接充满希望的美好未来。
