引言:被忽视的健康警报
在日常生活中,许多人发现尿液颜色变红或呈洗肉水样时,第一反应常将其归咎于“上火”。尤其是在没有伴随疼痛、发热等明显不适的情况下,“不痛不痒,应该只是上火了”的想法更为普遍。这种基于民间经验的自我诊断,可能导致对潜在严重健康问题的延误。事实上,血尿,特别是无痛性肉眼血尿,是泌尿系统发出的重要警报信号,其背后可能隐藏着从感染、结石到肿瘤等多种疾病,其中膀胱肿瘤是泌尿外科领域需要高度警惕的病因之一。本文将系统梳理无痛血尿与“上火”概念的混淆,深入探讨其真正的临床意义,并聚焦于通过膀胱镜检查发现的典型表现——“菜花样肿物”,阐明其诊断、性质及应对策略。
一、 “上火”与血尿:厘清常见误区
“上火”是中医理论中描述人体阴阳失衡后出现内热症状的概括性概念,常表现为口干舌燥、咽喉肿痛、牙龈肿痛等。当火热之邪膀胱,理论上可能灼伤血络,导致轻微血尿,尿液可呈淡红色,并可能伴有小便灼热感。现代医学观点认为,单纯的“上火”概念与血尿,尤其是肉眼可见的无痛血尿,并无直接或必然的因果关系。
临床上,许多患者将初次出现的无痛血尿误认为“热气”或“上火”,从而选择多喝水、服用清热降物或调整饮食,而忽视了及时就医。这种误判可能带来严重后果。一方面,所谓“上火”导致的血尿通常症状轻微且短暂,通过清热利尿、增加饮水往往能缓解。病理性血尿,尤其是由泌尿系统肿瘤引起的血尿,其早期典型特征恰恰就是间歇性、无痛性。肿瘤组织因其生长迅速、血供丰富且质地脆弱,容易发生坏死、脱落或表面摩擦出血,血液混入尿液即形成血尿。这种出血可能自行停止,导致血尿症状暂时消失,给人以“好转”的假象,但肿瘤仍在进展。将无痛血尿简单归因于“上火”,可能错过肿瘤早期诊断的黄金窗口。
长期不健康的生活方式,如熬夜、吸烟、饮酒、喜食辛辣等,既被认为是“上火”的诱因,同时也是许多泌尿系统疾病,包括膀胱癌的风险因素。这些习惯可能降低机体免疫力,或使机体长期接触致癌物质,从而间接增加患病风险。但这并不意味着“上火”本身是尿血的直接原因,而是不良生活习惯共同作用下的结果。
二、 无痛血尿:泌尿系统的“无声警报”
血尿根据肉眼能否看见,分为肉眼血尿和镜下血尿。当每升尿液中含血量超过1毫升时,尿液颜色便会发生改变,呈现淡红色、洗肉水样甚至鲜红色,即为肉眼血尿。无痛性肉眼血尿因其缺乏疼痛等伴随症状,最容易被人忽视,也最需要警惕。
无痛血尿的病因复杂多样,主要可归纳为以下几类:
1. 泌尿系统肿瘤:这是最需要警惕的原因。常见的包括膀胱癌、肾癌、肾盂癌、输尿管癌等。其中,膀胱癌是我国泌尿系统最常见的恶性肿瘤之一。肿瘤引起的血尿特点常表现为间歇性、无痛性、全程性。所谓间歇性,是指血尿可能突然出现,持续数天后自行消失,间隔一段时间(数周或数月)后又再次出现,这种时好时坏的特点极具迷惑性。全程性则指排尿的全过程尿液均带血。
2. 泌尿系统结石:肾、输尿管、膀胱或尿道结石在移动过程中,可能划伤泌尿道黏膜,引起出血,通常伴有剧烈的腰部或腹部绞痛。但部分结石引起的出血也可能疼痛不明显。
3. 泌尿系统感染:如膀胱炎、肾盂肾炎等。这类血尿通常伴有明显的尿频、尿急、尿痛等膀胱刺激症状。但少数感染,特别是慢性或特殊类型感染,症状可能不典型。
4. 泌尿系统其他疾病:如肾小球肾炎(多表现为镜下血尿伴蛋白尿)、前列腺增生(老年男性多见,可能因用力排尿导致血管破裂出血)、泌尿系统结核、先天畸形(如多囊肾)等。
5. 全身性疾病及药物影响:某些血液系统疾病(如白血病、血友病)、传染病或风湿免疫性疾病可能累及肾脏,导致血尿。部分药物(如抗凝药、环磷酰胺等)也可能引起血尿。
在众多病因中,泌尿系统肿瘤因其恶性性质而备受关注。据统计,血尿患者中约有20%-30%由肿瘤引起,且肿瘤是导致无痛性血尿最常见的原因之一。一旦出现无痛性肉眼血尿,无论是否自行消失,都必须视为一个严肃的健康警报,立即寻求泌尿外科医生的专业评估,进行系统性检查以明确病因。
三、 膀胱镜与“菜花样肿物”:直视下的诊断
当患者因无痛血尿就诊,医生在完成病史询问、体格检查和尿液分析(尿常规)后,若怀疑存在泌尿系统器质性病变,特别是肿瘤可能时,膀胱镜检查便成为一项至关重要的检查手段。
膀胱镜检查是一种内窥镜技术,医生将一根带有摄像头的细长软镜或硬镜经尿道置入膀胱,可以直接、清晰地观察膀胱内壁、尿道以及输尿管开口的形态。它被誉为诊断膀胱疾病的“金标准”,能够发现其他影像学检查(如B超、CT)可能遗漏的微小或扁平病变。
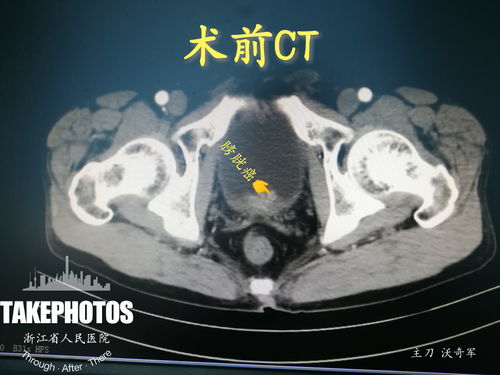
在膀胱镜下,膀胱肿瘤常呈现为状、菜花状或结节状的肿物。其中,“菜花样肿物”是一种非常典型的外观描述。这种肿物基底宽,表面不平,呈绒毛状或菜花状突起,血管丰富,质地脆,容易出血。当镜头探及此类肿物时,医生可以直观地评估其大小、数量、位置、基底情况及与周围组织的关系。
“菜花样”形态本身并不能直接等同于恶性肿瘤,但其恶性概率较高。它可能对应不同的病理类型:
膀胱状瘤:属于良性肿瘤,但有一定的复发和恶变倾向。

尿路上皮癌(移行细胞癌):这是膀胱癌中最常见的类型,占90%以上。根据肿瘤浸润膀胱壁的深度,可分为非肌层浸润性膀胱癌和肌层浸润性膀胱癌,两者治疗策略和预后差异显著。
其他类型肿瘤:如鳞状细胞癌、腺癌等,相对少见。
为了明确肿物的性质,医生会在膀胱镜直视下,使用专门的器械钳取部分肿物组织(即活检),送病理科进行显微镜下检查。病理报告是最终确诊的依据,能够明确肿瘤是良性还是恶性,是哪种细胞类型,以及其分级(恶性程度)和分期(浸润深度)。例如,案例中的陈先生,膀胱镜检查发现菜花样肿物,活检后病理提示为“恶性潜能未定尿路上皮肿瘤”,这通常意味着需要密切随访或进一步治疗,因为它有发展为明确恶性肿瘤的风险。
现代高清膀胱镜系统,如同为医生的眼睛装备了“智能探照灯”,能够更精准地识别黏膜的细微变化和血管形态,极大地提升了早期膀胱癌及癌前病变的检出率。对于无痛血尿患者,尤其是中老年、有吸烟史等高危人群,膀胱镜检查是避免漏诊、误诊的关键一步。
四、 从发现到应对:规范化诊疗路径
发现膀胱内“菜花样肿物”后,规范的诊疗流程对于患者预后至关重要。
1. 全面评估与精确分期:
确诊膀胱肿瘤后,治疗前需进行全面评估。除了膀胱镜和病理活检,通常还需进行:
影像学检查:如泌尿系统B超、CT尿路造影(CTU)或磁共振成像(MRI)。这些检查有助于评估肿瘤是否侵犯膀胱肌层、有无盆腔淋巴结转移、上尿路(肾和输尿管)是否同时存在肿瘤,以及了解双肾功能情况。
胸片或胸部CT:排查有无肺部转移。
2. 治疗策略的选择:
治疗方案取决于肿瘤的病理类型、分级、分期、数量、大小以及患者的全身状况。
非肌层浸润性膀胱癌(肿瘤局限于膀胱黏膜层或黏膜下层):首选治疗方式是经尿道膀胱肿瘤电切术(TURBT)。这是一种微创手术,通过尿道插入电切镜,将肿瘤连同部分基底组织一并切除。术后为降低复发风险,通常需要进行膀胱灌注化疗或灌注卡介苗(BCG)治疗。
肌层浸润性膀胱癌(肿瘤侵犯膀胱肌层):标准治疗方案是根治性膀胱切除术,即切除整个膀胱以及周围的淋巴结、男性的前列腺和精囊、女性的子宫和部分前壁。术后需要进行尿流改道,如回肠膀胱术或原位新膀胱术。对于无法耐受手术或希望保留膀胱的患者,可考虑综合治疗,如TURBT联合放化疗。
晚期或转移性膀胱癌:以全身治疗为主,包括化疗、免疫治疗(如PD-1/PD-L1抑制剂)、靶向治疗等。
3. 长期随访与生活方式管理:
膀胱肿瘤(尤其是非肌层浸润性)具有较高的复发倾向,因此术后定期随访至关重要。随访内容包括定期膀胱镜检查、尿液脱落细胞学检查、影像学检查等。
在生活方式上,患者应:
严格:吸烟是膀胱癌最明确的风险因素之一,是预防复发的重要措施。
健康饮食:多饮水,每日饮水量建议在2000毫升以上,以稀释尿液中的致癌物质并促进排泄。增加蔬菜水果摄入,减少红肉及加工肉制品。
避免职业暴露:对于从事橡胶、化工、印染等行业的患者,应注意职业防护,避免长期接触芳香胺类等化学致癌物。
重视信号,科学应对
无痛血尿绝非可以掉以轻心的“上火”小事,它是身体发出的重要健康警报,背后可能潜伏着泌尿系统肿瘤等严重疾病。膀胱镜发现的“菜花样肿物”,是这一警报的具体可视化表现。从误判为“上火”到通过科学检查明确诊断,体现了现代医学对疾病认知的深化和诊疗技术的进步。
面对无痛血尿,正确的态度是:不忽视、不恐慌、及早就医、规范检查。一旦出现肉眼可见的无痛血尿,无论症状是否自行消失,都应在24小时内就诊泌尿外科。通过尿常规、泌尿系统B超、膀胱镜等一系列检查,绝大多数病因都能得以明确。早期发现、早期诊断、早期治疗,是战胜膀胱癌等泌尿系统肿瘤的关键。提高公众对无痛血尿的认知,打破“上火”的思维定式,才能让更多人及时抓住治疗的最佳时机,守护泌尿系统的健康。
