肝脏,被誉为人体最“沉默”的器官,因其强大的代偿功能,早期病变往往缺乏特异性症状。肝细胞癌(HCC)作为我国高发的恶性肿瘤之一,其预后与诊断时机密切相关。早期肝癌经有效治疗,五年生存率可显著提高,而一旦进入中晚期,治疗选择有限,预后往往较差。肝癌的早期筛查与精准诊断显得至关重要。在临床实践中,血清甲胎蛋白检测和肝脏B超检查构成了筛查的两大基石。公众乃至部分非专科医生对这两项检查结果的理解,常陷入两个极端误区:一是过度依赖AFP,认为其正常即可高枕无忧;二是过度恐慌B超发现的结节,直接将其等同于肝癌。本文将深入剖析这两大误区,结合现代医学共识,阐明肝癌诊断的复杂性及综合评估的必要性。
第一部分:甲胎蛋白——重要的标志物,但非“金标准”
甲胎蛋白是一种主要由胎儿肝细胞及卵黄囊合成的糖蛋白,出生后其合成受到抑制,健康成人血清中含量极低。当肝细胞发生癌变时,部分癌细胞会重新获得合成AFP的能力,导致其在血液中的浓度升高。这一特性使其成为临床应用最广泛的肝癌肿瘤标志物。
必须明确的是,AFP升高并非肝癌的“专利”,其正常也绝不能等同于“安全”。
1. 甲胎蛋白正常的肝癌:不容忽视的“沉默杀手”
临床数据显示,约有20%-30%的原发性肝细胞癌患者,其AFP水平始终处于正常范围。这意味着,仅凭AFP正常,就可能漏诊近三分之一的肝癌患者。造成这一现象的原因是多方面的:
肝癌的异质性:肝癌是一种异质性很强的肿瘤。并非所有肝癌细胞都具备分泌AFP的能力。例如,纤维板层型肝癌、透明细胞型肝癌等特殊病理类型,其AFP表达水平往往不高或正常。
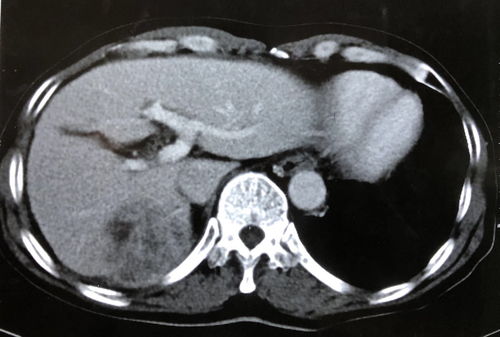
肿瘤分期与分化程度:早期肝癌或微小肝癌(直径<3cm)的癌细胞分泌AFP的能力可能尚未完全激活,产生的AFP量较少,不足以被检测到。一些低分化肝细胞癌因合成功能弱,AFP水平也可能正常。
非肝细胞癌类型:肝脏恶性肿瘤并非只有肝细胞癌。例如,胆管细胞癌(CCA)是另一种常见的原发性肝癌,其肿瘤标志物更多依赖于CA19-9等,AFP通常不升高。对于这类肝癌,依赖AFP筛查必然导致漏诊。
2. 甲胎蛋白升高的非癌情况:避免“杯弓蛇影”
AFP升高也可见于多种非肝癌的生理或病理状态,如妊娠期、活动性肝炎、肝硬化恢复期、生殖系统胚胎源性肿瘤(如畸胎瘤)以及胃癌、癌肝转移等。单一的AFP升高同样不能作为确诊肝癌的依据,必须结合其他检查进行鉴别。
结论:甲胎蛋白是一个重要的辅助诊断和监测指标,但其敏感性(发现真阳性的能力)和特异性(排除假阳性的能力)均非100%。将其视为肝癌诊断的“金标准”或“排除标准”,是危险且不科学的认知。对于肝癌的诊断,必须走出“唯AFP论”的误区。
第二部分:肝脏B超与结节——筛查的“侦察兵”,而非“审判官”
肝脏B超以其无创、便捷、经济、可重复性好的特点,成为肝癌筛查和随访的首选影像学手段。它能够清晰显示肝脏的形态、大小、内部回声,并能有效发现肝脏内的占位性病变,即通常所说的“结节”或“肿块”。
当B超报告提示“肝脏结节”时,很多人会立刻联想到肝癌,陷入极度焦虑。B超发现结节绝不等于确诊肝癌。
1. 肝脏结节的“众生相”:良性远多于恶性
肝脏是一个血流丰富的器官,可能出现的结节性质多样。B超发现的结节,除了可能是肝癌,更有可能是以下多种良性病变:
肝脏囊肿:一种常见的先天性或后天性囊性病变,内部为液体,B超下表现为无回声区,边界清晰。
肝脏血管瘤:最常见的肝脏良性肿瘤,由血管内皮细胞增生构成,B超下常表现为边界清晰的高回声团块。
局灶性结节性增生(FNH)、肝腺瘤:相对少见的良性肿瘤,与激素、药物等因素有关。
肝硬化再生结节:肝硬化背景下,肝组织反复损伤修复形成的增生性结节,本身是良性病变,但属于肝癌的癌前病变,需要密切监测。
肝脏脓肿:由细菌或寄生虫感染引起的局限性化脓性炎症,通常伴有发热、疼痛等症状,B超下表现多样。
肝胆外科医生在看到B超报告提示结节时,首要任务是结合患者病史、症状、血液检查(包括AFP、肝功能等)以及结节的B超特征(如大小、形态、边界、内部回声、血流信号等)进行初步鉴别。
2. B超在肝癌诊断中的价值与局限
对于肝癌,B超有其典型的影像学表现,如低回声或混合回声团块、边界不规则、周边有声晕、内部血流信号丰富(“快进快出”的增强模式在超声造影中更明显)等。对于直径超过1-2厘米的肝癌结节,B超具有较高的检出率。
但其局限性同样明显:
分辨率限制:对于直径小于1厘米,特别是小于5毫米的微小肝癌,常规B超容易漏诊。
位置与干扰:位于肝膈顶部、右叶深部或被肺部气体、肋骨遮挡的病灶,可能显示不清。
背景影响:在重度脂肪肝、肝硬化等背景下,肝脏整体回声不均匀,可能掩盖小病灶或使良恶性结节的鉴别变得困难。
操作者依赖性:检查结果的准确性在一定程度上依赖于操作医生的经验和技术水平。
B超的角色更像是出色的“侦察兵”,能发现大部分“敌情”(异常病灶),但对于发现的“目标”(结节),其性质的最终判定——“是敌是友”,往往需要更精密的“侦查手段”来确认。
第三部分:综合诊断——多兵种联合作战的现代策略
鉴于AFP和B超各自的局限性,现代肝癌的诊断,尤其是早期诊断,强调“多兵种联合作战”,即血清学、影像学甚至病理学的综合应用。
1. 高危人群的筛查策略
对于肝癌高危人群(如乙肝或丙肝病毒感染者、肝硬化患者、有肝癌家族史者、长期酗酒者、非酒精性脂肪性肝炎患者等),国内外指南均推荐每6个月进行一次联合筛查,即“血清AFP检测 + 肝脏B超检查”。这是一个经济有效的组合,可以优势互补,提高早期检出率。
2. 发现异常后的诊断流程
当筛查出现以下情况时,需启动进一步诊断程序:
AFP持续升高或>400 ng/mL:即使B超未见明确结节,也需高度警惕,建议行增强影像学检查。
B超发现肝脏实性结节:无论AFP是否正常,均不能掉以轻心。下一步的关键是进行多期动态增强影像学检查,这被认为是无创诊断肝癌的“金标准”。
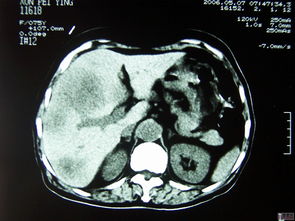
增强CT/MRI:通过观察病灶在动脉期、门脉期和延迟期的强化特征(典型的HCC表现为“快进快出”——动脉期明显强化,门脉期或延迟期强化消退),可以极大提高诊断的准确率。MRI对于小肝癌和肝硬化结节的鉴别能力通常优于CT。
超声造影:作为B超的进阶技术,能实时观察病灶的血流灌注模式,对肝癌的诊断和鉴别诊断有重要价值。
联合其他肿瘤标志物:对于AFP正常的可疑患者,可联合检测异常凝血酶原(PIVKA-II)、α-L-岩藻糖苷酶(AFU) 等,以提高诊断的敏感性。
病理活检:当增强影像学检查仍难以定性,或需要明确病理类型以指导治疗(如靶向、免疫治疗)时,在评估出血风险后,可考虑进行超声或CT引导下的肝穿刺活检,取得组织进行病理学检查,这是确诊的最终依据。
3. 临床医生的综合判断
肝胆外科或肝病科医生在最终下诊断时,会构建一个完整的“证据链”:结合患者的高危因素病史、临床症状体征、血清AFP等肿瘤标志物水平、以及增强CT/MRI的特征性影像学表现。对于符合特定影像学特征的典型肝癌,有时甚至可以在不进行穿刺活检的情况下做出临床诊断。
第四部分:给公众与患者的建议
1. 破除迷信,科学认知:彻底摒弃“AFP正常=没肝癌”和“B超结节=肝癌”的片面观念。理解肝癌诊断的复杂性,信任专业医生的综合评估。
2. 高危人群,定期筛查:属于肝癌高危人群者,务必坚持每6个月一次的“AFP+B超”联合筛查,这是成本效益最高的早发现手段。
3. 读懂报告,及时就医:体检或筛查发现AFP异常升高,或B超提示肝脏“占位性病变”、“结节”、“肿块”等字样时,应携带报告及时前往肝胆外科或肝病科门诊就诊,而非自行恐慌或忽视。
4. 配合检查,明确诊断:遵从医嘱进行增强CT、MRI等进一步检查。不要因为害怕辐射或费用而拒绝必要的检查,早期明确诊断的价值远大于这些顾虑。
5. 健康生活,管理基础肝病:积极治疗慢性病毒性肝炎(如抗病毒治疗)、控制脂肪肝、戒酒、避免食用霉变食物(含黄曲霉毒素),是预防肝癌的根本。
在对抗肝细胞癌的战争中,知识是最好的武器。甲胎蛋白和B超是我们忠诚的“哨兵”,但它们发出的信号需要被正确解读。AFP正常,警报并未解除;B超发现结节,也未必是终极宣判。真正的安全来自于基于高危因素的规律筛查、对异常结果的理性看待、以及遵循专业指南的综合诊断流程。唯有通过医患双方共同的努力,建立科学、系统的肝癌防控体系,才能让这个“沉默的杀手”无处遁形,切实守护好我们每个人的“生命化工”。
