肝病面容与蜘蛛痣:肝硬化失代偿的典型体征及其临床管理
摘要:肝硬化是多种慢性肝病进展的终末阶段,其病程分为代偿期与失代偿期。失代偿期的出现标志着肝功能严重减退与门静脉高压形成,患者预后显著变差。在诸多临床表现中,皮肤体征如“肝病面容”(面色发黑)与“蜘蛛痣”因其直观性与特异性,常成为肝病科医生早期识别病情恶化的重要窗口。本文旨在系统阐述这两种体征的病理生理机制、在肝硬化分期中的意义、伴随的临床表现、综合诊断策略及相应的管理要点,以期为临床实践提供参考。
一、引言:皮肤——窥视肝脏功能的镜子
肝脏作为人体最大的代谢与合成器官,其功能的细微变化常通过全身系统体现,皮肤便是其中最直观的“显示屏”之一。在慢性肝病,尤其是肝硬化的漫长病程中,皮肤上悄然出现的色泽与形态改变,往往是内部严重病变的外部信号。肝病科医生在临床诊疗中,尤其重视“肝病面容”与“蜘蛛痣”这两种体征,因为它们并非简单的皮肤问题,而是肝脏功能严重失代偿、内环境稳态失衡的典型标志^。理解这些体征背后的深意,对于及时判断病情阶段、调整治疗方案、改善患者预后具有至关重要的意义。
二、肝病面容(面色发黑):晦暗之下的代谢紊乱
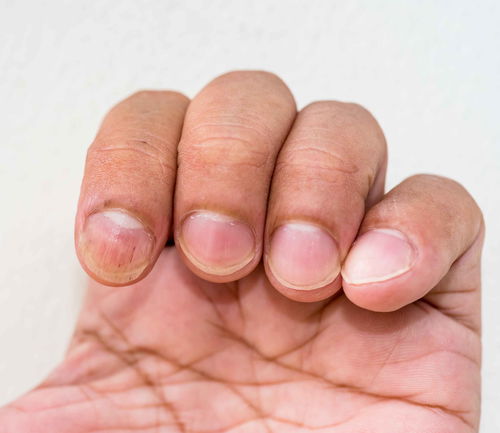
肝病面容,特指肝硬化患者面部、颈部及手背等暴露部位皮肤出现的色泽晦暗、黝黑、无光泽,甚至呈“古铜色”或“铁灰色”的改变^。这种改变并非晒黑,而是一种病态的色素沉着。
1. 病理生理机制:
黑色素代谢障碍:肝脏是参与激素灭活与代谢的关键器官。肝功能严重受损时,对垂体分泌的促黑素细胞激素(MSH)的灭活能力下降,导致血液中MSH水平升高,持续刺激皮肤基底层的黑色素细胞,合成过多的黑色素^。
雌激素水平升高:肝脏对雌激素的灭活作用减弱,使体内雌激素水平相对增高。雌激素能增强酪氨酸酶的活性,而酪氨酸酶是黑色素合成的关键酶,从而间接促进了黑色素的生成^。
肾上腺皮质功能减退:部分失代偿期肝硬化患者伴有继发性肾上腺皮质功能减退,可能导致皮肤色素沉着加重^。
其他因素:慢性肝病常伴有的贫血、黄疸、血氧饱和度降低及皮肤胆汁酸沉积等,共同构成了肝病面容的复杂成因^。
2. 临床意义与分期:
失代偿期的标志:虽然少数长期慢性肝病患者在代偿期早期也可能出现轻微的面色晦暗^,但典型、显著的“肝病面容”绝大多数出现在失代偿期^。它常与腹水、黄疸、凝血功能障碍等严重并发症并存,提示肝细胞功能已严重衰退,合成、解毒、代谢能力全面下降。
预后的关联:面色改变的程度常与肝功能的损害程度相平行。面色愈是晦暗如“古铜”,往往提示肝细胞坏死更严重,预后也相对更差^。
三、蜘蛛痣:皮肤上的“预警蛛网”
蜘蛛痣是一种特征性的皮肤血管病变,中心为一个针头至米粒大小的红色丘疹(为搏动性小动脉),周围辐射出许多纤细的毛细血管分支,形似蜘蛛,故得此名^。用玻片或指尖压迫中心点,周围辐射状血管网即褪色,解除压力后迅速复原^。
1. 病理生理机制:
核心在于雌激素:其发生主要与肝脏对雌激素的灭活能力显著下降有关^。无论是男性还是女性,体内均存在一定水平的雌激素。肝硬化时,肝细胞功能衰竭及门体侧支循环的形成,使得雌激素在肝脏的代谢清除减少,同时在周围组织(如皮肤、脂肪)中雄激素向雌激素的转化率可能增加,导致循环中雌激素水平显著升高^。
血管扩张效应:高水平的雌激素引起小动脉末梢血管扩张,从而形成蜘蛛痣特有的形态^。这与肝掌的发生机制同源。
2. 临床意义与分期:
失代偿期的典型体征:尽管蜘蛛痣在肝硬化代偿期和失代偿期均可出现^,但其典型、多发、鲜红且持续存在的状态,高度指向失代偿期^。当肝硬化进展至肝功能明显减退的阶段,蜘蛛痣往往变得更常见、更典型^。
病情的“晴雨表”:蜘蛛痣的数量、大小、颜色鲜艳程度与肝细胞损伤的严重程度及肝功能状态存在一定关联^。在肝功能急剧恶化时,蜘蛛痣数量可骤然增多、颜色鲜红;当经过有效治疗,肝功能得到改善或进入稳定期后,部分蜘蛛痣可能颜色变暗、缩小甚至消失^。动态观察蜘蛛痣的变化,可为评估疗效和病情转归提供直观线索。
分布特征:多见于上腔静脉引流区域,如面部、颈部、上胸部、肩部及上肢^,罕见于水平以下区域。
四、伴随症状与综合诊断:体征之外的全身性表现
肝病面容与蜘蛛痣 rarely appear in isolation。它们是失代偿期肝硬化全身临床表现的冰山一角,常伴随着一系列肝功能减退和门静脉高压的症状^。
1. 肝功能减退的其他表现:
全身症状:乏力、消瘦、精神萎靡、不规则低热。
消化系统症状:食欲不振、腹胀、恶心、呕吐、厌油、腹泻。
出血倾向:鼻衄、牙龈出血、皮肤瘀斑,与肝脏合成凝血因子减少、脾功能亢进致血小板减少有关。
内分泌紊乱:除蜘蛛痣外,还包括肝掌(手掌大小鱼际及指端腹侧皮肤潮红)^、男性发育、萎缩、减退;女性月经失调、闭经。
黄疸:皮肤、巩膜黄染,提示肝细胞进行性坏死或胆汁淤积。
2. 门静脉高压症的表现:
腹水:是最常见的失代偿表现,患者腹部膨隆,移动性浊音阳性^。
侧支循环建立与开放:食管胃底静脉曲张(可致致命性上消化道出血)、腹壁静脉曲张、痔静脉曲张。
脾大及脾功能亢进:导致白细胞、血小板及红细胞减少。
五、诊断路径:从体征到确诊
当患者出现典型的肝病面容和/或多发蜘蛛痣时,肝病科医生的诊断思路会系统展开,旨在确认肝硬化失代偿期的诊断并评估其严重程度^。
1. 详细病史与全面体格检查:询问肝炎、饮酒、用药、输血等病史。全面检查上述所有可能伴随的体征。
2. 实验室检查:
肝功能:血清白蛋白降低、球蛋白升高、白球比倒置;胆红素升高;转氨酶(ALT/AST)可能升高或正常。
凝血功能:凝血酶原时间(PT)延长,国际标准化比值(INR)增高^。
血常规:血小板、白细胞减少提示脾功能亢进;可能出现贫血^。
病因学检查:病毒性肝炎标志物、自身免疫抗体、铜蓝蛋白等。
3. 影像学检查:
腹部超声/CT/MRI:是诊断肝硬化的关键。可观察肝脏形态(表面结节状、体积缩小)、实质回声、大小、门静脉宽度,并明确有无腹水^。
肝脏瞬时弹性检测:无创评估肝脏硬度,有助于肝纤维化及肝硬化的诊断和分期。
4. 内镜检查:胃镜检查是诊断食管胃底静脉曲张的“金标准”,并可评估出血风险及进行预防性治疗^。
5. 综合评估系统:临床常用Child-Pugh分级和终末期肝病模型(MELD)评分,对肝功能储备和预后进行量化评估^。
根据《门诊特殊慢性病病种待遇资格认定》等诊疗规范,失代偿期肝硬化的诊断需结合病因、肝功能减退及门静脉高压并发症(如腹水、静脉曲张出血、肝性脑病)进行综合判断^。
六、治疗与管理:针对病因与并发症的综合策略
发现肝病面容与蜘蛛痣,意味着治疗重点需从延缓纤维化转向处理失代偿期并发症,并尽可能改善肝功能^。
1. 病因治疗:这是根本。如抗病毒治疗(乙肝、丙肝)、彻底戒酒(酒精性肝病)、祛除毒物或药物、针对代谢性肝病的特殊饮食治疗等^。
2. 并发症的防治:
腹水:限制钠盐摄入、利尿剂(螺内酯联合呋塞米)应用,大量腹水时可行腹腔穿刺放液^。
食管胃底静脉曲张破裂出血:一级和二级预防(使用非选择性β受体阻滞剂如普萘洛尔,或内镜下套扎/硬化治疗),急性出血时需紧急内镜下止血、药物止血,必要时行经颈静脉肝内门体分流术(TIPS)^。
肝性脑病:减少肠源性氨的产生和吸收(乳果糖、利福昔明),纠正诱因,营养支持^。
感染:肝硬化患者易发生感染,如自发性细菌性腹膜炎,需及时使用抗生素。
3. 支持与对症治疗:
营养支持:保证足够热量,适量优质蛋白(如豆制品、鱼肉、鸡蛋白),避免过高蛋白摄入诱发肝性脑病^。补充维生素B族、维生素C、维生素K等。
皮肤护理:对于肝病面容和蜘蛛痣本身,无特殊药物可使其迅速消退。重点是保湿润肤、严格防晒,避免皮肤干燥、瘙痒和搔抓导致破损感染^。避免使用刺激性强的护肤品。
4. 肝移植评估:对于终末期肝硬化患者,肝移植是唯一可能根治的治疗手段。当出现失代偿表现且符合指征时,应尽早进行移植评估^。

七、患者教育与长期随访
医生需向患者及家属充分解释肝病面容与蜘蛛痣的临床意义,使其理解这是疾病严重程度的信号,但不必过度焦虑于体征本身。重点在于:
1. 强调依从性:严格遵守医嘱,进行病因治疗和并发症管理。
2. 生活方式管理:绝对戒酒,避免使用肝损伤药物,均衡饮食,保证休息。
3. 自我监测:每日监测体重、腹围、尿量,注意有无新发蜘蛛痣、皮肤黄染加深、牙龈出血、性格行为改变、黑便等警报症状,一旦出现立即就医^。
4. 定期复查:规律随访肝功能、凝血功能、血常规、甲胎蛋白及腹部超声等,动态评估病情^。
八、
肝病面容的晦暗与蜘蛛痣的鲜红,在肝硬化患者的皮肤上形成了鲜明而沉重的对比。它们不仅是肝脏在沉默中发出的“求救信号”,更是肝病科医生手中解读病情严重程度的重要体征密码。从病理机制到临床分期,从综合诊断到系统管理,围绕这两种体征展开的认知与实践,深刻体现了肝病诊疗中“见微知著”的智慧。早期识别失代偿迹象,积极进行病因干预和并发症防治,是改善肝硬化患者生活质量、延长生存期的关键。对于患者而言,了解这些体征的意义,有助于更好地配合治疗,实现疾病的长期管理。
参考文献(模拟)
1. 肝硬化诊疗指南(2022年版). 中华医学会肝病学分会.
2. 门静脉高压症诊断与治疗专家共识. 中华外科杂志.
3. Sherlock S, Dooley J. Diseases of the Liver and Biliary System. 11th ed. Oxford: Blackwell Science.
4. Garcia-Tsao G, et al. Portal hypertensive bleeding in cirrhosis: Risk stratification, diagnosis, and management. Hepatology.
(注:此为模拟参考文献格式,实际写作中需引用正式学术文献)
