慢性肾功能不全是各种慢性肾脏病持续进展的共同结局,以肾小球滤过率下降及由此引发的代谢废物潴留、水电解质和酸碱平衡紊乱为主要特征。在这一过程中,科学的饮食管理绝非简单的辅助手段,而是延缓疾病进展、防治并发症、提高生活质量的基石性治疗措施。饮食治疗的核心目标在于:在保证患者基本营养需求与能量供应的前提下,最大限度地减轻肾脏的代谢负担,纠正或预防因肾功能减退导致的营养代谢紊乱。其中,一日三餐的合理安排是实现这一目标最具体、最关键的日常实践。本文将依据最新的营养学指南与临床实践,系统阐述慢性肾功能不全患者一日三餐应遵循的核心原则、分阶段食谱设计以及具体的烹饪与生活实践建议,为患者及家属提供一份详尽、可操作的膳食指导。
第一部分:慢性肾功能不全饮食管理的五大核心原则
制定任何食谱前,必须深刻理解并贯彻以下五大饮食原则,它们是所有膳食安排的根基。
1. 优质低蛋白饮食:量少质优,减轻负担
蛋白质代谢产生的含氮废物(如尿素、肌酐)主要经由肾脏排泄。肾功能受损后,排泄能力下降,过量蛋白质摄入会加速肾功能恶化。必须限制每日蛋白质的总摄入量。推荐摄入量为每日每公斤体重0.6-0.8克。例如,一位标准体重为60公斤的患者,每日蛋白质总量应控制在36-48克之间。
更为关键的是“质优”。在有限的蛋白配额内,应优先选择富含必需氨基酸、生物利用率高的优质蛋白,如鸡蛋(尤其是蛋清)、牛奶、瘦肉(鸡肉、鱼肉、牛羊肉)、鱼肉等。这些优质蛋白产生的代谢废物相对较少。相反,应尽量减少植物蛋白(如普通米、面、豆制品)的摄入,因其非必需氨基酸比例较高,会增加肾脏负担。为此,可采用麦淀粉、藕粉、低蛋白大米等特殊主食部分替代普通主食,以节约植物蛋白配额,将其用于摄入更优质的动物蛋白。
2. 严格低盐(钠)饮食:控制血压,减轻水肿
钠盐摄入过多会导致水钠潴留,引起或加重高血压和水肿,这两者是慢性肾功能不全最常见的并发症,并会形成加重肾损伤的恶性循环。每日食盐(氯化钠)摄入量应严格控制在3-5克以内,伴有高血压或水肿者需限制在3克以下。需注意的是,食盐摄入不仅包括烹调用盐,还涵盖酱油、味精、蚝油、酱类等所有含钠调味品,以及咸菜、腊肉、罐头、加工食品等“隐形盐”。烹饪时应多利用葱、姜、蒜、醋、柠檬汁、香草等天然香料提味,逐步适应清淡口味。
3. 谨慎限钾饮食:预防高钾血症风险
肾脏是排钾的主要器官。肾功能严重受损时,排钾能力下降,极易发生高钾血症,后者可导致肌肉无力、心律失常,甚至心脏骤停,危及生命。当血钾水平偏高(通常>5.0mmol/L)时,需主动限制高钾食物的摄入。
常见高钾食物包括:香蕉、橙子、橘子、蘑菇、土豆(尤其是土豆皮)、菠菜、海带、豆类、坚果等。建议选择苹果、梨、西瓜、葡萄、冬瓜、黄瓜、卷心菜等低钾蔬果。实用的厨房降钾技巧包括:蔬菜切小块后浸泡半小时以上,再用开水焯烫,弃去菜汤;水果适量食用,避免榨汁。
4. 积极低磷饮食:防治肾性骨病与血管钙化
磷主要通过肾脏排泄。肾功能不全时,磷排泄障碍,导致血磷升高。长期高磷血症会刺激甲状旁腺激素过度分泌,引起继发性甲状旁腺功能亢进、肾性骨病、皮肤瘙痒及血管钙化,增加心血管事件风险。
需限制的高磷食物主要有:动物内脏(肝、脑、腰子)、坚果(核桃、杏仁、花生)、全谷类、奶制品(需选择限磷配方)、碳酸饮料、加工肉制品及含磷添加剂的食物。烹饪肉类时,可先焯水以去除部分磷。在医生指导下,餐中服用磷结合剂(如碳酸钙、司维拉姆等)是控制血磷的有效药物手段。
5. 保证充足热量摄入:维持体能,避免消耗
在限制蛋白质的必须保证充足的热量供应(每日每公斤体重30-35千卡)。如果热量摄入不足,身体将被迫分解自身的蛋白质(肌肉)来供能,这不仅导致营养不良、消瘦,还会产生更多的含氮废物,加重肾脏负担。充足的热量来源应主要来自碳水化合物(如麦淀粉、藕粉、低蛋白米面、糖类)和适量的健康脂肪(如植物油)。
第二部分:一日三餐食谱设计与示例(分阶段)
慢性肾功能不全的饮食方案需根据肾功能分期(CKD 1-5期)、是否透析及有无并发症进行个体化调整。以下提供非透析期(CKD 3-5期)患者的一日三餐示例,并附有调整说明。
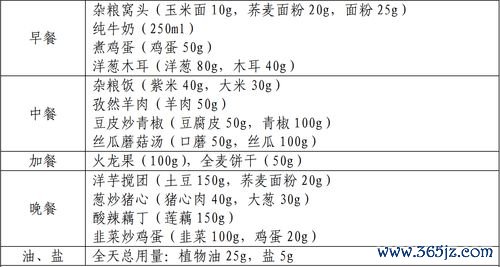
早餐:清淡开端,优质蛋白先行
核心目标:提供易消化的能量和少量优质蛋白,开启一天新陈代谢。
示例组合1:麦淀粉粥1碗(约50克麦淀粉制作)+ 鸡蛋白1-2个(只吃蛋白,弃蛋黄以控磷)+ 凉拌黄瓜(少盐少油)1小碟。
示例组合2:低蛋白面条1小碗(约50克干重)+ 清炒白菜(白菜焯水)1小碟 + 脱脂或低脂牛奶100毫升(血磷高者需谨慎或选用限磷配方奶)。
要点:避免食用杂粮粥(高磷高钾)、全蛋(蛋黄高磷)、豆浆(植物蛋白且高钾高磷)及高钾水果(如香蕉)作为早餐。可选用少量低钾水果如苹果片或梨块。
午餐:营养均衡,承上启下
核心目标:分配全天主要的优质蛋白和热量,搭配足量蔬菜。
示例组合:低蛋白米饭1小碗(约50-75克生米,或用部分麦淀粉主食替代)+ 清蒸鲈鱼或去皮鸡胸肉1份(约50-75克,提供优质蛋白)+ 蒜蓉炒冬瓜或焯拌菠菜(菠菜需焯水去钾)1盘(约200克)。
烹饪与调味:采用蒸、煮、炖、快炒、凉拌的方式,避免油炸、红烧。调味仅使用少量盐或低钠酱油,多用葱、姜、蒜、醋、柠檬汁提味。不喝或少喝肉汤、菜汤,因其富含钾、磷和嘌呤。
晚餐:清淡收尾,减轻夜间负担
核心目标:适量补充营养,以易消化、低负担的食物为主,为夜间肾脏休息创造条件。
示例组合:山药小米粥1小碗(山药健脾,小米易消化)+ 肉末蒸蛋(主要吃蛋清和少量瘦肉末)1份 + 清炒西兰花(焯水)1小碟。
替代选择:红薯或紫薯1个(中等大小,替代部分主食,增加膳食纤维)+ 豆腐青菜羹(豆腐限量,约50克,为植物蛋白中的优质选择,但需计入全天蛋白总量)1小碗。

要点:晚餐不宜过饱,七分饱即可。严格控制蛋白质和盐分摄入,避免夜间肾脏高负荷工作。同样避免高钾、高磷蔬菜如蘑菇、番茄等。
加餐与饮水管理
加餐:在两餐之间或睡前,可适量补充低蛋白、低磷钾的点心,如藕粉羹、低蛋白饼干、自制低钾果冻、少量苹果泥等,以补充能量,防止饥饿。
饮水:饮水需“量出为入”。简单原则是:每日总液体摄入量(包括水、汤、粥、奶等)≈ 前一日尿量 + 500毫升(约等于不显性失水量)。出现水肿、少尿或无尿时,需严格限水。建议使用有刻度的水杯,并每日清晨空腹、排空大小便后测量体重,以监测液体平衡。
第三部分:实践操作要点与长期管理建议
将原则转化为日常实践,需要关注以下细节:
1. 食材选择与预处理技巧
肉类:选择瘦肉,烹饪前可焯水,以去除部分磷、钾和嘌呤。
蔬菜:坚持“先洗后切、浸泡焯烫”的降钾流程。瓜类蔬菜(如冬瓜、黄瓜、丝瓜)通常含钾量低于叶菜。
主食:积极引入麦淀粉、藕粉、低蛋白大米等作为部分主食,是执行优质低蛋白饮食的关键技术。
2. 外出就餐与社交应对策略
外出就餐前可提前了解餐厅菜单,主动告知特殊饮食需求。点餐时优先选择清蒸、白灼、凉拌的菜品,如清蒸鱼、白灼虾、凉拌黄瓜。主动要求“少盐、少油、不放味精、不勾芡”,并可自备低钠调味料。避免红烧、油炸、火锅(尤其是喝汤)以及各类加工丸子、酱料浓厚的菜品。
3. 监测、记录与个体化调整
饮食管理是一个动态过程。患者应定期复查肾功能(血肌酐、尿素氮)、电解质(血钾、血磷、血钙)、血红蛋白、白蛋白等关键指标。建议养成记录“饮食日记”的习惯,包括每日三餐及加餐内容、大致重量、饮水及尿量,这有助于营养师或医生进行精准评估和指导。最重要的一点是,任何食谱模板都需在临床医生或注册营养师的指导下,结合个人具体病情、体重、活动量、化验结果进行个性化调整。
4. 综合生活方式管理
除了饮食,患者还需限酒,在医生指导下进行适度的有氧运动(如散步、太极拳),保证充足睡眠,避免劳累和感染,保持乐观心态。这些综合措施与精细化的饮食管理相结合,方能最大程度地保护残余肾功能,延缓疾病进展,提升整体健康水平。
慢性肾功能不全患者的饮食管理,是一场需要耐心、细心和恒心的“持久战”。一日三餐的安排,看似琐碎,实则是将复杂的医学原理转化为每日生活实践的桥梁。通过严格遵守“优质低蛋白、低盐、限钾、控磷、保证热量”的核心原则,并灵活运用本文提供的食谱示例与实践技巧,患者完全可以做到在享受食物、保障营养的给予肾脏最有力的支持。请务必记住,您不是独自在战斗,与肾内科医生和临床营养师保持密切沟通,定期复查,及时调整方案,是确保饮食治疗安全有效的根本保障。科学饮食,是您守护肾脏健康最主动、最日常的武器。
