引言:初为父母的常见困扰
当新生儿或小婴儿柔嫩的脸颊上,悄然浮现出点点红斑、细小的丘疹,甚至伴随渗液、结痂,并因难以忍受的瘙痒而哭闹不休、睡眠不安时,无数新手父母的心都会被瞬间揪紧。这种在婴幼儿中极为常见的皮肤问题,医学上称为“婴儿湿疹”,在民间也常被称作“奶癣”。据统计,约有10%-20%的婴幼儿会受到湿疹的困扰,其中大部分在出生后2-3个月开始出现,好发于面部,尤其是双颊、额头和头皮。它不仅影响着宝宝的舒适度与外观,更给家庭带来了巨大的护理压力与焦虑情绪。理解湿疹的本质,掌握科学而非盲目的护理方法,是帮助宝宝平稳度过这个阶段,重建皮肤健康屏障的关键。本文旨在系统性地剖析婴儿湿疹的成因、表现、护理核心与治疗原则,为陷入困扰的父母提供一份清晰、实用的行动指南。
第一章:认识婴儿湿疹——不仅仅是“皮肤过敏”
婴儿湿疹,在医学上特指“特应性皮炎”在婴儿期的表现。它是一种慢性、复发性、炎症性皮肤病,其根本原因在于皮肤屏障功能的缺陷与免疫系统的异常反应相互作用。
1.1 核心病理机制:屏障失守与免疫过激
皮肤屏障功能障碍:健康皮肤的角质层像一道“砖墙结构”,细胞是“砖”,细胞间的脂质(如神经酰胺)是“灰浆”。婴儿的皮肤本身角质层薄,皮脂分泌少,“砖墙”本就脆弱。有湿疹倾向的婴儿,这种屏障功能存在先天或后天的缺陷,“灰浆”不足,“砖墙”松散,导致皮肤水分极易流失(表现为干燥),外界刺激物(如细菌、过敏原、化学物质)更容易穿透入侵。
免疫系统异常应答:当屏障受损,外来物质侵入,免疫系统会产生过度的Th2型免疫反应,释放大量如白介素等炎症因子,引发皮肤的红、肿、痒、渗出等炎症表现。瘙痒-搔抓的恶性循环会进一步破坏屏障,加重炎症。
遗传与环境因素:家族中有特应性疾病史(如湿疹、过敏性鼻炎、哮喘)的宝宝患病风险显著增高。环境中的触发因素,如干燥气候、过热、汗液刺激、特定食物蛋白、吸入性过敏原(尘螨、花粉)、洗涤剂残留、微生物定植等,都可能成为“压垮骆驼的最后一根稻草”,诱发或加重湿疹。
1.2 临床典型表现:识别宝宝脸上的信号
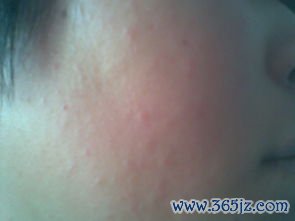
婴儿湿疹的面部表现多样,常呈对称性分布:
急性期:以剧烈瘙痒为首要特征。皮肤出现密集的红色斑片、针尖至粟粒大小的丘疹、丘疱疹,基底潮红。由于搔抓或摩擦,可能出现破溃、渗出、结黄色痂皮(尤其多见于头皮和眉部)。宝宝因痒感明显而烦躁哭闹,夜间尤甚。
亚急性期:红肿和渗出减轻,皮疹以红色丘疹、鳞屑和结痂为主,瘙痒仍持续。
慢性期:长期反复发作后,皮肤因反复搔抓而增厚、粗糙,纹理加深(苔藓样变),色素可能沉着或减退。但婴儿期湿疹较少发展到典型的慢性阶段。
重要鉴别:需与新生儿痤疮(多为不痒的粉刺样丘疹)、脂溢性皮炎(油腻性黄痂,痒感较轻)、热疹(痱子,为清晰的小水疱或红疹,凉爽后缓解)等相区分。当无法明确时,寻求儿科或皮肤科医生的诊断至关重要。
第二章:家庭护理基石——修复屏障,避免刺激
医学界公认,对于婴儿湿疹,“护理重于治疗”。日常护理的核心目标是修复受损的皮肤屏障,并最大限度减少刺激。
2.1 保湿:贯穿始终的“必修课”
保湿是修复皮肤屏障最基础、最有效的手段,应每日坚持,即使皮疹消退。
频次与时机:每日至少全身涂抹2次,在洗脸或洗澡后3-5分钟内,用毛巾轻轻拍干皮肤后立即涂抹,能最有效地锁住水分。
产品选择:选择专为敏感肌或湿疹皮肤设计的、不含香精、色素、酒精和易致敏防腐剂的医学护肤品(润肤剂)。偏好膏状(Ointment)或霜状(Cream)这类封闭性较强的剂型,保湿效果优于露状(Lotion)。首次使用前可在宝宝耳后或前臂小面积试用。
涂抹量:务必足量,通常每周用量应达到100-250克。涂抹后皮肤应看起来有光泽感。
2.2 沐浴清洁:温和适度
水温与时间:使用温水(32-37℃),每次5-10分钟为宜。过热的水会加剧皮肤干燥和瘙痒。
清洁产品:选用温和、无皂基、pH值中性或弱酸性的沐浴露,无需每次沐浴都使用,仅用于清洁必要部位(如尿布区、褶皱处)。
擦干方式:沐浴后用柔软棉巾轻轻拍干或蘸干皮肤,切忌用力摩擦。
2.3 环境与生活管理
衣着:穿着宽松、柔软、透气的纯棉衣物,避免羊毛、化纤等粗糙面料直接接触皮肤。勤换洗衣物,使用温和的洗涤剂并充分漂洗。
温湿度:保持室内凉爽(20-22℃为宜),使用加湿器维持湿度在50-60%,避免过热出汗。
避免搔抓:勤剪指甲并磨平,夜间可给宝宝戴上棉质小手套。通过玩耍、安抚分散其对瘙痒的注意力。
2.4 饮食管理:理性看待,非盲目忌口
食物过敏是部分婴儿湿疹的诱因,但并非全部。
母乳喂养儿:母亲可尝试记录饮食日记,观察自身摄入牛奶、鸡蛋、海鲜等常见致敏食物后,宝宝湿疹是否明显加重。如有强烈关联,可在医生指导下尝试回避,但需注意母亲自身的营养均衡。
配方奶喂养儿:如果高度怀疑牛奶蛋白过敏,应在医生评估后,考虑更换为深度水解蛋白配方或氨基酸配方奶粉,切勿自行改用羊奶或其他动物奶。
辅食添加:按常规程序添加,每次只引入一种新食物,观察3-5天。无需因担心湿疹而过度延迟添加辅食,多样化的饮食有助于建立口服耐受。
第三章:医学干预策略——科学用药,控制炎症
当护理不足以控制症状时,需要在医生指导下进行药物干预,目标是快速控制炎症、缓解瘙痒、打破恶性循环。
3.1 外用糖皮质激素:一线抗炎药,需规范使用
这是控制中重度湿疹炎症最有效的药物,家长常因担心“激素副作用”而抗拒,导致用药不足、疗程不够,反而使病情迁延。
强度选择:医生会根据皮疹的严重程度和部位(面部宜选用弱效或中效)开具不同强度的药膏。常用如氢化可的松(弱效)、丁酸氢化可的松(中效)等。
正确用法:在保湿霜涂抹后15分钟,将药膏薄薄一层涂于红斑和丘疹处。遵循 “指尖单位” 定量(从食指指尖到第一指节关节的药膏量,可供成人单手手掌面积皮疹使用)。通常每日1-2次。
疗程与停药:关键在于“阶梯治疗”。急性期足量使用至皮疹基本消退(通常需数天至一周),然后逐渐减量(如从一天两次减为一天一次,再改为隔天一次),或改用强度更弱的激素维持,最终过渡到单独使用保湿剂。切勿皮疹一好就立即停药,易致反弹。面部连续使用弱效激素通常不超过2周是安全的,具体遵医嘱。
3.2 外用钙调神经磷酸酶抑制剂
如他克莫司软膏、吡美莫司乳膏,适用于面部等敏感部位的中重度湿疹,或作为激素的序贯维持治疗。无激素样副作用,但初期使用可能有短暂烧灼感。
3.3 抗组胺药
对于瘙痒严重影响睡眠的宝宝,医生可能会建议短期口服具有镇静作用的抗组胺药(如氯苯那敏),主要目的是帮助改善睡眠,辅助打破搔抓循环。
3.4 感染的处理
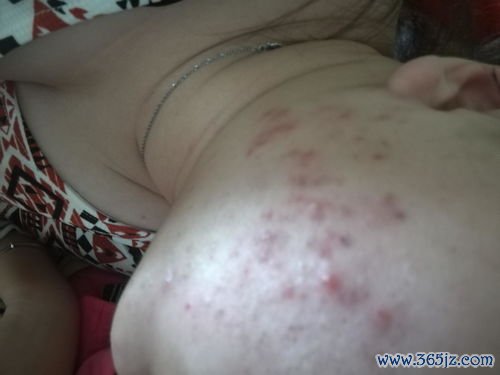
湿疹皮肤易继发细菌(尤其是金黄色葡萄球菌)或病毒感染。若出现脓疱、脓痂、糜烂面扩大或疼痛,提示可能感染,需及时就医,可能需要加用外用或口服抗生素。
重要原则:所有药物治疗方案必须在儿科或皮肤科医生明确诊断和指导下进行,定期复诊,根据病情调整。
第四章:父母心理调适与长期管理
面对反复发作的湿疹,父母的情绪管理同样重要。
接纳与学习:认识到湿疹是一种慢性病,管理目标是控制而非“根治”。复发是病程的一部分,不要因此自责或焦虑。
建立支持系统:与家人沟通护理要点,分担压力。可以加入一些科学的育儿社群交流经验,但需甄别信息,以医嘱为准。
关注宝宝成长:不要因为湿疹而过度限制宝宝的探索和社交。在皮疹控制良好的情况下,鼓励正常的户外活动和互动。
展望未来:绝大多数婴儿湿疹随着成长,皮肤屏障功能逐渐完善,病情会显著好转或痊愈。即使部分孩子未来可能转为其他特应性疾病(如过敏性鼻炎),早期科学管理湿疹本身,也是对其健康免疫系统发育的一种积极引导。
婴儿脸上的湿疹,是一场对父母耐心与智慧的考验。它呼唤的不是偏方与恐慌,而是基于科学理解的系统性管理——持之以恒的保湿修复、明智规避刺激、理性看待饮食、在必要时规范使用药物。每一个步骤都旨在帮助宝宝那脆弱的皮肤屏障重新坚固起来。请记住,您不是独自在战斗。与专业医生建立良好的沟通与信任,是这场“护理战役”中最可靠的盟友。通过耐心、细致的日常护理和科学的医疗干预,绝大多数宝宝的湿疹都能得到良好控制,让他们重新绽放出舒适、灿烂的笑容。
