-
为什么试管婴儿,童梦无忧网
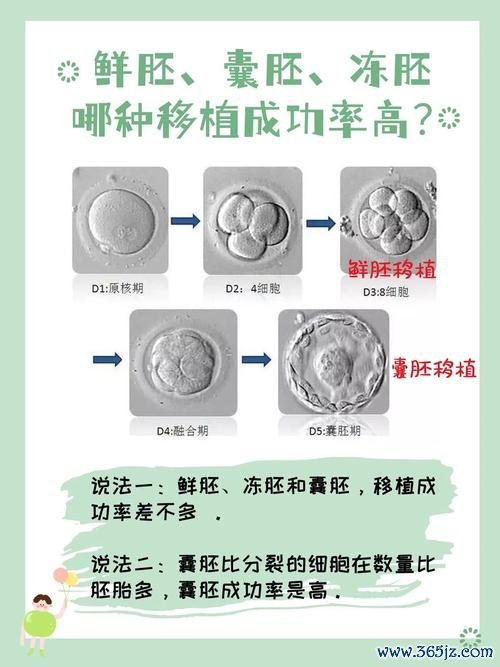
自1978年全球首位试管婴儿诞生以来,体外受精-胚胎移植(IVF-ET)技术已从一项轰动世界的科学创举,发展成为一项成熟且广泛应用的人类辅助生殖技术。它并非字面意义上的婴儿在试管中长大,而是用实验室环境暂时替代了人类输卵管的功能,让和卵子在体外完成受精并形成早期胚胎,再将其移植回母体子宫内着床、妊娠,最终诞生与自然受孕无异的健康婴儿。这项技术主要适用于因女性...
2026-03-13
-
三代试管婴儿技术解读,美国试管婴儿最新资讯速递
自1978年世界首例试管婴儿诞生以来,辅助生殖技术(ART)已从解决“能否生育”的基础问题,迈入了“如何生育一个健康宝宝”的精准优生时代。作为这一演进的核心标志,第三代试管婴儿技术——胚胎植入前遗传学检测(PGT)——正通过基因层面的筛查,重新定义人类繁衍的边界。与此作为全球辅助生殖技术的高地,美国不断推动着技术革新、政策调整与思辨,其最新动态预示着行业未来...
2026-03-10
-
内膜薄能做试管婴儿吗
贫瘠的土壤能否孕育希望?——全面解析子宫内膜薄对试管婴儿的影响及应对策略 一、引言:子宫内膜——生命最初的“摇篮” 在自然受孕与辅助生殖过程中,子宫内膜扮演着无可替代的角色。它被形象地比喻为胚胎着床与发育的“土壤”。一个厚度适宜、血流丰富、容受性良好的子宫内膜环境,是胚胎成功“安家落户”、实现妊娠的基石。随着体外受精-胚胎移植(IVF-ET,俗称“试管婴儿”...
2026-04-23
-
2018试管婴儿多少钱
一、 引言:技术希望背后的经济考量 体外受精-胚胎移植(IVF-ET)技术,俗称“试管婴儿”,自其诞生以来已帮助全球数百万家庭圆了生育梦想。在中国,随着技术普及和生育观念的变化,选择通过此技术助孕的家庭逐年增多。这是一项集生殖医学、胚胎学等多学科于一体的精密技术,涉及多个医疗环节,因此整个过程的花费构成了家庭一笔重要的经济负担。2018年,中国大陆地区的试管...
2026-03-08
-
45岁可以做试管婴儿吗
本报告旨在系统分析45岁女性进行试管婴儿(IVF)的可行性、成功率、相关风险及科学应对策略。报告综合了医学数据与临床视角,为高龄女性及其家庭提供决策参考,并强调个体化评估与综合管理的重要性。 一、引言:年龄是生育的关键变量 女性生育能力随年龄增长而自然衰退,尤其在35岁后呈现加速趋势。45岁已处于自然生育周期的末端,卵巢储备功能显著下降,卵子质量降低,染色体...
2026-03-08
-
做试管婴儿去哪
当自然生育的道路遭遇阻碍,辅助生殖技术,特别是试管婴儿技术,成为了许多家庭点亮希望之灯的关键。面对“试管婴儿去哪里做”这一核心问题,选择一家技术可靠、服务周到、适合自己的医疗机构,是迈向成功的第一步,其重要性不言而喻。 本文将系统性地梳理选择试管婴儿服务机构的核心考量维度,并结合当前医疗资源现状,为您提供一份科学、全面的决策参考。 一、 核心考量维度:超越“...
2026-03-22
-
做双胞胎试管婴儿多少钱
在辅助生殖技术日益普及的今天,通过试管婴儿技术实现双胞胎生育成为许多家庭的梦想与考量。这一选择背后涉及复杂的经济成本、技术路径与医疗决策。本文旨在全面解析双胞胎试管婴儿的费用构成、影响因素,并提供科学决策的参考。 一、 核心费用构成:一个周期的支出剖析 一次完整的双胞胎试管婴儿周期,其费用并非单一数字,而是由多个环节累加而成,主要包含以下几个部分。 1. 前...
2026-03-18
-
兰州试管婴儿费用
1. 前期检查费(约5,000 10,000元):这是治疗的“入场券”,旨在评估夫妻双方的生育基础条件及排除禁忌症。项目通常包括双方染色体核型分析、传染病筛查、激素六项、AMH(抗缪勒管激素)检测、分析以及妇科超声等。部分检查项目已纳入甘肃省医保报销范围,可有效减轻负担。 2. 促排卵药物及监测费(约10,000 30,000元):这是费用波动最大的环节之一...
2026-04-23
-
做试管婴儿全部费用大概是多少
试管婴儿全部费用概览:从构成明细到地区差异的深度剖析 辅助生殖技术,尤其是试管婴儿技术,为无数家庭带来了生育的希望。在决定踏上这段充满期待的旅程前,全面了解其经济成本是至关重要的准备环节。试管婴儿的总费用并非一个简单的固定数字,而是由多个阶段、多种技术选择和个体差异共同决定的复合体,总体区间大致在3万元至15万元人民币之间,甚至更高。本文将系统性地拆解试管婴...
2026-03-19
-
中介试管婴儿
摘要 试管婴儿技术,即体外受精-胚胎移植(IVF-ET),是当代辅助生殖医学领域的核心成就。自其诞生以来,这项技术为数以百万计的不孕不育家庭带来了生育的希望,深刻改变了人类对生命起源与繁衍的认知与实践。本文旨在系统阐述试管婴儿技术的基本原理与核心流程,梳理其技术演进与当前发展现状,并探讨伴随其应用所产生的社会与法律议题,以期提供一个关于这项生命科学技术的全面...
2026-03-12
-
做试管婴儿医院哪家好?是否合法
如何选择正规优质的试管婴儿医院:一份全面的就医指引 面对生育挑战,选择一家合法、可靠且技术领先的试管婴儿医院是迈向成功的第一步。本文将从合法性鉴别、技术实力评估、服务质量考量等多个维度,为您提供一份系统性的选择指南。 一、 首要原则:严格核查医疗机构的合法资质 在中国,开展人类辅助生殖技术(包括试管婴儿)的医疗机构必须获得国家及地方卫生健康行政部门的严格审批...
2026-03-22
-
38岁试管婴儿
在当代社会,随着女性教育水平、职业发展与生育观念的转变,晚育已成为一种普遍现象。当生育的时钟指向38岁,许多女性开始认真考虑借助辅助生殖技术来实现母亲梦。试管婴儿技术为她们打开了一扇希望之窗,这条道路上交织着独特的医学挑战、复杂的心理考量与现实的概率博弈。 一、 年龄:一个无法回避的生物学现实 女性年龄是影响生育能力,尤其是试管婴儿成功率最核心、最独立的因素...
2026-03-08
-
刘若英试管婴儿成功
在等待与选择之间:刘若英的生育故事与高龄女性生育图景 引言 在当代社会,女性生育年龄的延迟已成为一个普遍现象,与之相伴的,是围绕高龄生育的医学挑战、社会观念与个人选择的复杂讨论。公众人物的经历往往如同一面棱镜,将这一议题折射得更加清晰而具体。歌手、演员刘若英在44岁时成功怀孕并生育的经历,便是这样一个备受关注的案例。她的故事混合了“自然受孕”的幸运、“该看的...
2026-04-25
-
做试管婴儿需要检查的项目
试管婴儿技术作为现代辅助生殖医学的重要成就,为数以万计的家庭带来了孕育新生命的希望。成功的妊娠并非一蹴而就,它始于一系列严谨、系统且个性化的医学检查。这些检查构成了整个治疗方案的基石,其目的在于全面评估夫妻双方的生育潜能与健康状况,排除潜在风险,从而为制定安全、有效的个性化助孕方案提供科学依据,最大程度地保障母婴健康与治疗成功率。本文将详细解析试管婴儿术前所...
2026-04-19
-
久和试管婴儿医院
粤西生命摇篮:湛江久和医院辅助生殖技术十五年发展纪实 在粤西广袤的土地上,湛江久和医院如同一座点亮无数家庭希望的灯塔,自2010年肩负起区域生殖医学开拓者的使命以来,已走过十五载不凡征程。作为粤西地区首家获得人类辅助生殖技术(俗称“试管婴儿”)合法资质的专业医疗机构,它不仅填补了区域技术空白,更以精湛的医术与温暖的服务,创造了超过22000个新生命的奇迹,深...
2026-03-13
-
供精试管婴儿医院
随着辅助生殖技术的不断进步,供精试管婴儿技术为因男方严重不育因素而无法拥有血缘后代的家庭,开启了一扇新的大门。这项技术通过使用国家库中经过严格筛选的健康,与女方的卵子在体外结合形成胚胎,再移植回母体子宫,从而实现妊娠。选择一家技术成熟、服务专业的医院,是开启这段希望之旅至关重要的一步。 一、核心考量:如何选择供精试管婴儿医院 选择一家合适的医院是治疗成功的基...
2026-03-16
-
做试管婴儿前需要准备什么?试管婴儿需要满足什么条件
体外受精-胚胎移植技术,即我们通常所说的“试管婴儿”,为众多面临生育挑战的家庭带来了希望之光。这项技术并非适用于所有人,其成功也绝非偶然。一次成功的试管婴儿周期,既需要符合严格的医学与法律条件,也离不开夫妇双方系统、周密的前期准备。本文将围绕“准入条件”与“全面准备”两大核心,为您详细解读开启这段特殊旅程前必须了解的关键事项。 一、 启动试管之旅的前提:必须...
2026-03-21
-
做试管婴儿流程图
自1978年世界首例试管婴儿诞生以来,辅助生殖技术已走过近半个世纪,为数百万家庭带来了新生命的曙光。这项技术并非单一操作,而是一个精密、系统且环环相扣的医疗过程。本文将依据试管婴儿的标准流程,为您全景式展现从初次求诊到最终迎来新生的完整旅程,揭示现代医学如何以科学与温情,为生命开辟新的可能。 第一阶段:前期评估与准备——奠定成功的基石 试管婴儿之旅始于严谨的...
2026-04-02
-
兰州试管婴儿哪家好
辅助生殖技术,特别是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。作为甘肃省的医疗中心,兰州市汇聚了数家技术成熟、资质齐全的医疗机构,为患者提供了多样化的选择。面对不同的医院,如何根据自身情况做出最合适的选择,成为许多家庭关注的焦点。本文旨在综合评估兰州市内主要的试管婴儿医疗机构,从技术资质、成功率、特色优势、费用及服务等多维度进行深度解析,为...
2026-04-23
-
49岁试管婴儿
引言:高龄生育的时代之问 随着现代辅助生殖技术的飞速发展与女性社会角色的深刻变迁,高龄生育,尤其是围绕49岁这一临界年龄的试管婴儿议题,正日益成为医学、与社会共同关注的焦点。这不再仅仅是一个个体家庭的生育选择,更折射出科技进步如何挑战传统生理极限,以及随之而来的希望、风险与复杂考量。本文旨在深入剖析49岁女性进行试管婴儿的真实图景,结合科学数据、临床挑战与人...
2026-03-09
-
做试管婴儿大概需要花多少钱
辅助生殖技术,特别是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。面对治疗,一个现实而普遍的问题是:完成一个试管婴儿周期,究竟需要准备多少预算?这个问题的答案并非单一数字,而是一个受多重变量影响的动态范围,通常在数万至十余万元人民币之间波动^。理解费用背后的逻辑,有助于家庭进行更充分的财务与心理准备,从而更从容地踏上求子之旅。 一、 核心费用构...
2026-03-28
-
做试管婴儿要多少费用
辅助生殖技术,尤其是体外受精-胚胎移植(IVF),俗称“试管婴儿”,已成为众多不孕不育家庭实现生育梦想的重要途径。这项技术涉及复杂的医疗流程,其费用构成也相对多元,对于准备接受治疗的家庭而言,清晰了解费用详情是进行理性决策和充分准备的第一步。本文将系统性地剖析试管婴儿的费用构成、关键影响因素,并提供实用的财务规划建议。 一、 核心费用构成:分阶段拆解总花销 ...
2026-04-14
-
做过试管婴儿的姐妹
生命的孕育,在许多人看来是顺理成章的自然过程,对于一部分渴望成为父母的夫妇而言,这却可能是一条布满荆棘的求索之路。试管婴儿技术(IVF-ET)的出现,如同一道划破长夜的曙光,为无数家庭带来了新的希望。这不仅仅是一项医学技术的突破,更是一段交织着科学、情感、坚韧与抉择的生命旅程。在这条路上,每一位勇敢前行的“姐妹”,都用她们的经历谱写了一曲曲独特的生命交响曲。...
2026-04-19
-
人工授精 试管婴儿
在辅助生殖技术领域,人工授精(IUI)与体外受精-胚胎移植(IVF-ET,俗称“试管婴儿”)是两项最为核心且应用广泛的助孕手段。尽管它们共同的目标是帮助不孕不育夫妇实现生育梦想,但二者在技术原理、适用人群、操作流程、成功率及考量等方面存在本质区别。本文旨在对这两项技术进行系统性比较与解析,以帮助公众及潜在使用者建立科学、全面的认知。 一、 技术原理与核心过程...
2026-03-14
-
做试管婴儿怎么做
辅助生殖技术作为现代医学的伟大成就,为无数面临生育困境的家庭带来了希望之光。其中,体外受精-胚胎移植技术,即俗称的“试管婴儿”技术,已成为解决不孕不育问题的主流科学手段。这项技术并非单一的手术,而是一套环环相扣、高度精密的系统化医疗过程,融合了生殖内分泌学、胚胎学、遗传学等多个学科的前沿知识。本文旨在系统梳理试管婴儿技术的完整流程,从最初的评估准备到最终的妊...
2026-03-31
-
做试管婴儿费用
辅助生殖技术,特别是试管婴儿技术,已成为众多不孕不育家庭实现生育希望的重要途径。其涉及的经济成本往往是家庭决策前必须审慎评估的核心因素。费用并非一个固定数字,而是一个受多重变量影响的动态区间。全面了解费用的构成、差异来源及规划策略,有助于消除信息迷雾,让家庭在求子之路上做出更从容、理性的财务安排。 一、费用全景:核心构成与主流区间 一个完整的试管婴儿周期费用...
2026-04-15
-
做试管婴儿的需要多少钱
辅助生殖技术,特别是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。其相对高昂且复杂的费用构成,常常令许多夫妇在决策前感到困惑与压力。了解费用的具体组成部分、关键影响因素以及科学的费用管理策略,对于合理规划治疗、减轻经济负担至关重要。本文旨在系统性地解析试管婴儿技术的费用构成,并探讨如何优化支出,为求孕之路提供清晰的财务指引。 一、 试管婴儿技术...
2026-04-09
-
做试管婴儿程序
体外受精-胚胎移植技术,即人们常说的“试管婴儿”,是现代辅助生殖技术的一项杰出成就,为无数不孕不育家庭带来了新生命的希望。这项技术并非一蹴而就,而是一个严谨、科学、环环相扣的系统工程,其完整流程通常需要持续2至3个月的时间。本文将系统梳理从前期准备到最终验孕的每一个关键步骤,并探讨影响其成功率的核心因素,旨在为有需要的人群提供一份清晰的认知地图。 一、 启程...
2026-04-10
-
做试管婴儿的地方
引言 随着现代生殖医学的飞速发展,辅助生殖技术,特别是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。选择一家技术可靠、服务优质、且符合自身情况的医疗机构,是踏上这段希望之旅的第一步。本文将聚焦湖南省永州市及其周边地区,对提供试管婴儿服务的医疗机构进行系统性梳理与介绍,旨在为有需求的患者提供一份清晰、客观的参考指南。 一、 永州市本地试管婴儿服务...
2026-04-06
-
切除子宫可以做试管婴儿吗
试管婴儿技术(体外受精-胚胎移植技术)为许多不孕不育夫妇带来了生育的希望。对于因子宫疾病等原因切除了子宫的女性而言,一个核心且令人关切的问题是: 自身是否还能通过试管婴儿技术,拥有一个在遗传学上属于自己的孩子? 本文将从医学技术、法律及现实路径等多个维度,对这一问题进行深入探讨。 一、 核心医学原理:子宫是不可或缺的“生命摇篮” 要理解子宫切除对试管婴儿的影...
2026-04-25
-
做试管婴儿要住院几天,住院流程
1. 术前检查与建档 :夫妻双方在生殖中心门诊完成全面的身体检查与评估,确认符合试管指征并排除禁忌症后,携带身份证、结婚证原件建立档案,签署知情同意书。 2. 制定方案与促排卵 :医生根据女方年龄、卵巢功能等制定个体化促排方案。女方从月经第2-3天开始用药,期间需定期返院(约4-10次)监测卵泡和激素水平,直至卵泡成熟。 3. 打“夜针”与取卵取精 :卵泡成...
2026-04-11
-
做试管婴儿可以选择男孩女孩吗?真相
技术、法律与的边界:试管婴儿性别选择真相解析 辅助生殖技术的飞速发展,让试管婴儿(IVF)从一种前沿医疗手段,逐渐成为许多家庭实现生育梦想的可行选择。在这一过程中,一个备受关注却又充满争议的话题是:通过试管婴儿技术,能否选择未来宝宝的性别?公众对此众说纷纭,网络上也充斥着各种模糊甚至误导性的信息。事实上,这个问题并非简单的“是”或“否”,而是涉及技术能力、法...
2026-03-24
-
做试管婴儿取卵过程
试管婴儿技术,作为现代辅助生殖医学的重要里程碑,为无数家庭点燃了希望之光。取卵,作为这一技术链条中至关重要的一环,既是生命种子的采集时刻,也牵动着每位准父母的心弦。它不仅是一项精密的医疗操作,更是一段需要充分准备、科学应对与悉心恢复的身心旅程。本文将系统阐述取卵手术的全过程,涵盖术前准备、术中操作及术后护理,旨在为经历此过程的女性提供一份清晰、科学的指南,同...
2026-03-23
-
做试管婴儿的全部流程费用
试管婴儿全流程与费用全景透视:从评估到妊娠的经济指南 引言 随着辅助生殖技术的日益成熟,试管婴儿(体外受精-胚胎移植,IVF-ET)已成为众多不孕不育家庭实现生育梦想的重要途径。这项技术涉及一系列精密、复杂的医疗步骤,其费用构成对于大多数家庭而言是一笔需要审慎规划的重要支出。本文旨在系统梳理从初次评估到成功妊娠的完整试管婴儿流程,并深度解析每个阶段可能产生的...
2026-04-05
-
做试管婴儿女人痛苦吗
试管婴儿技术,作为现代辅助生殖医学的重要里程碑,为数百万面临生育困境的家庭带来了希望的曙光。这项技术的成功背后,女性作为核心的参与者与承载者,其付出的艰辛与承受的挑战,常常超出外界的想象。这并非仅仅是一个医疗过程,更是一段交织着生理痛楚与心理压力的漫长跋涉。本文将系统梳理女性在试管婴儿全周期中所经历的考验,旨在呈现一幅真实而全面的图景,既不过度渲染苦难,也不...
2026-03-28
-
3代试管婴儿
科技赋能优生,探寻生命起点——第三代试管婴儿技术深度解析 引言 随着辅助生殖技术的飞速发展,为无数面临生育难题的家庭带来了曙光。其中,第三代试管婴儿技术作为该领域的前沿代表,凭借其独特的胚胎植入前遗传学检测能力,不仅在解决不孕不育问题上发挥着重要作用,更在预防遗传性疾病、实现优生优育方面迈出了革命性的一步。它并非简单地解决“生不了”的问题,而是致力于从生命的...
2026-03-08
-
做试管婴儿哪家好
对于渴望拥有宝宝却面临生育困境的家庭而言,试管婴儿技术无疑是一道希望之光。面对众多宣称技术先进的医疗机构,如何做出明智、科学的选择,成为许多家庭首要且关键的课题。这不仅关系到巨大的时间与金钱投入,更直接影响到治疗的最终成功率与身心健康。本文旨在从多个核心维度出发,为您提供一份全面、客观的评估框架,助您在求子之路上迈出坚实而正确的第一步。 一、 核心评估维度:...
2026-03-25
-
做试管婴儿的多长时间了
当新生命诞生的自然通道遭遇阻碍,现代医学架起了一座名为“试管婴儿”的希望之桥。这项学名为“体外受精-胚胎移植”的技术,自1978年首位试管婴儿路易斯·布朗在英国诞生以来,已经帮助全球数以百万计的家庭圆了生育梦想。对于每一对踏上这条求子之路的夫妇而言,除了技术与成功的期盼,一个现实而具体的问题常常萦绕心头:这整个过程,究竟需要多长时间?这并非一个简单的日期答案...
2026-04-07
-
做试管婴儿去哪家医院好
辅助生殖技术,尤其是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。面对国内众多提供此项服务的医疗机构,如何选择一家适合自己、技术过硬、服务优质的医院,是踏上求子之路的第一步,也是关键一步。本文将从资质、技术、团队、服务等多个维度,为您系统梳理选择试管婴儿医院的核心考量因素,并结合国内部分知名医疗机构的特点,提供一份详尽的决策参考。 一、 核心评...
2026-03-23
-
35岁和40岁做试管,成功率差多少
跨越五年的分水岭:35岁与40岁试管婴儿成功率深度剖析 在辅助生殖领域,女性年龄是影响试管婴儿(体外受精-胚胎移植)成功率最为关键且无法逆转的因素之一。年龄的增长,特别是跨越35岁这一公认的生育力分水岭后,卵子质量与卵巢储备功能的下降呈现出加速趋势。本文将聚焦于35岁与40岁这两个重要年龄节点,通过对比成功率数据、剖析其背后的生物学原因,并探讨高龄女性如何科...
2026-03-08
-
2018年试管婴儿价格表,现在做试管多少钱
术前全面检查 :费用约为 5000-10000元 。与2018年相比,检查项目可能更加完善,旨在为PGT方案制定提供更精准的依据。 促排卵药物及卵泡监测 :这是费用中弹性最大的部分之一,约为 15000-45000元 。费用高低极大程度上取决于所使用的药物品牌(进口药物如果纳芬、普丽康等比国产药物昂贵近一倍)以及患者的卵巢反应性。高龄或卵巢储备功能不佳的女性...
2026-03-08
-
什么情况下试管婴儿
自1978年世界首例试管婴儿诞生以来,辅助生殖技术已为全球数百万家庭带来了新生命的希望。试管婴儿技术,医学上称为体外受精-胚胎移植,其本质是在体外模拟并完成精卵结合的过程,再将早期胚胎移植回母体子宫内着床发育。这项技术并非适用于所有生育困难的人群,而是一项具有严格医学指征的严肃医疗手段。理解其具体的适应症,不仅有助于有需求的夫妇做出科学决策,也是社会理性看待...
2026-03-15
-
做试管婴儿前染色体
辅助生殖技术的进步,尤其是试管婴儿技术,为数百万家庭圆了生育梦想。并非所有胚胎都能顺利着床并发育为健康胎儿,其中胚胎染色体异常是一个“隐形杀手”。统计数据显示,高达50%的早期自然流产与胚胎染色体异常有关。 在进行试管婴儿治疗前,系统性地评估夫妇双方的染色体状况,已成为现代生殖医学中不可或缺的环节。这不仅关乎单次移植的成功率,更关系到后代的长期健康与家庭的幸...
2026-03-20
-
上海试管婴儿价格多少
上海试管婴儿费用全景透视:价格构成、影响因素与2026年趋势分析 辅助生殖技术,尤其是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。作为中国的医疗高地,上海凭借其顶尖的医疗资源和技术水平,吸引了全国乃至国际的患者前来寻求治疗。治疗费用始终是家庭决策中的核心考量因素。本文将系统梳理2026年在上海进行试管婴儿治疗的整体费用构成、关键影响因素,并提...
2026-03-11
-
供精试管婴儿费用明细
生命接力的经济学:供精试管婴儿费用明细与规划指南 辅助生殖技术,特别是供精试管婴儿,为众多因男性因素导致不孕的家庭带来了生育的希望。这项技术背后是一笔不小的经济投入。了解其详细的费用构成、影响因素及潜在的财务规划策略,对于准备踏上这段旅程的夫妇而言至关重要。本文将基于当前(2025-2026年)的普遍情况,对供精试管婴儿的费用进行系统性解析。 一、 核心费用...
2026-03-16
-
做试管婴儿会宫外孕吗
辅助生殖技术,尤其是试管婴儿技术(IVF),为无数不孕家庭带来了生育的希望。一个普遍的认知误区是:既然胚胎被直接移植入子宫腔,宫外孕(异位妊娠)的风险就应该被彻底消除。事实并非如此,医学研究和临床实践表明,试管婴儿技术非但不能完全杜绝宫外孕,其发生率甚至可能略高于自然妊娠,约为2%-5%,个别研究显示可达5%-8%^。这背后的原因复杂多样,涉及患者自身生理条...
2026-03-19
-
45岁做试管婴儿成功率多少
在辅助生殖技术日益普及的今天,试管婴儿(IVF)为众多不孕不育家庭带来了希望。医学界普遍认为,女性的年龄是影响试管婴儿成功率最核心、最不可逆的因素之一。当女性步入45岁这一年龄门槛时,其生育能力已显著衰退,这使得试管婴儿的成功率成为一个复杂且备受关注的话题。本文将系统性地探讨45岁女性进行试管婴儿的成功率数据、关键影响因素以及可能的应对策略,旨在为有此需求的...
2026-03-08
-
做试管婴儿痛苦吗
引言 在当代生殖医学的广阔图景中,体外受精-胚胎移植技术,即我们常说的“试管婴儿”,如同一座灯塔,为无数受困于不孕不育的家庭照亮了通往血脉延续的道路。这条道路并非坦途,其过程伴随着复杂的医疗程序、身体的考验、心理的煎熬以及社会的审视。当人们询问“做试管婴儿痛苦吗”时,答案往往不是简单的“是”或“否”,而是一幅交织着生理挑战、情感波动与坚韧希望的多维画卷。本文...
2026-04-02
-
做试管婴儿食谱
试管婴儿技术为众多家庭带来了孕育新生命的希望,而科学的饮食管理是贯穿整个治疗过程、提升成功率的重要辅助手段。合理的营养摄入不仅能优化精卵质量、改善子宫内环境,还能帮助身体更好地应对治疗压力,为胚胎着床与发育奠定坚实基础。本文将依据试管婴儿治疗的不同阶段——前期备孕、促排卵期、取卵术后及胚胎移植后,系统性地阐述各时期的饮食原则、推荐食物及注意事项,旨在为准父母...
2026-04-19
-
全国试管婴儿排行榜
辅助生殖技术,尤其是试管婴儿技术,已成为现代医学为无数不孕不育家庭点亮希望之光的灯塔。在中国,经过数十年的发展与沉淀,已涌现出一批技术领先、规模宏大、成果斐然的生殖医学中心。这些机构不仅是国内辅助生殖领域的标杆,其综合实力也达到了国际先进水平。本文旨在基于现有数据与信息,对国内名列前茅的试管婴儿医疗机构进行梳理与解析,为有需求的人群提供一份客观的参考。 一、...
2026-04-22
-
做试管婴儿前需要怎么调理身体
试管婴儿技术为众多面临生育挑战的家庭带来了希望。其成功并非仅依赖于先进的医疗技术,夫妇双方在进入周期前的身体与心理准备,即所谓的“试管前调理”,同样扮演着至关重要的角色。 科学的调理能够优化精卵质量、改善子宫内环境、稳定内分泌状态,从而为胚胎的顺利着床与发育奠定坚实的基础,显著提升治疗的成功率。 本文将系统性地阐述试管婴儿前身体调理的核心策略,涵盖生活方式、...
2026-03-21
-
做试管婴儿需要多久
试管婴儿技术,作为现代医学赠予无数家庭的希望之光,其过程犹如一段精心规划的旅程。许多准父母在踏上这段旅程之初,最关心的问题之一便是:“这需要多久?”这个问题并没有一个放之四海而皆准的答案。一个完整的试管婴儿周期,从前期准备到最终确认妊娠,通常需要 2到3个月 的时间,但这只是一个普遍的时间框架,实际时长深受个体生理条件、所选治疗方案以及过程中不可预见的变量影...
2026-04-18
-
30岁试管婴儿成功率是多少
三十而“孕”:30岁女性试管婴儿成功率的机遇与挑战 引言 随着现代生殖医学的飞速发展,试管婴儿技术已成为众多不孕不育家庭实现生育梦想的重要途径。对于30岁左右的女性,这项技术的成功率究竟如何?背后又受到哪些关键因素的制约与推动?本文旨在系统梳理30岁女性进行试管婴儿的成功率概况、核心影响因素及科学备孕策略,为有相关需求的夫妇提供一份全面、理性的参考。 一、 ...
2026-03-08
-
做试管婴儿的时间
试管婴儿技术,作为现代生殖医学的里程碑,为无数面临生育困境的家庭带来了曙光。 踏上这条求子之路,不仅需要坚定的决心,也需要对整个过程有清晰的时间规划与心理准备。从启动到最终揭晓结果,一段典型的试管婴儿周期宛如一场精心编排的生命交响乐,其时间跨度通常为 2至3个月 。 本文将详细拆解这一旅程的各个阶段,揭示其背后的科学逻辑与人文关怀。 第一阶段:启程前的全面评...
2026-04-08
-
40岁做试管婴儿成功率高吗
随着社会观念的转变与生活节奏的加快,越来越多的女性选择在事业与生活相对稳定后,再考虑生育大事。40岁,常常成为女性生育路上的一个重要分水岭。无论是自然受孕还是借助辅助生殖技术,成功率都面临着年龄带来的显著挑战。试管婴儿技术(IVF)作为一项成熟的助孕手段,为许多高龄女性点燃了希望,但其成功率并非一成不变,而是由多重因素交织决定的复杂结果。理解这些因素,有助于...
2026-03-08
-
做试管婴儿要多少钱?去泰国做试管能选性别吗
试管婴儿技术(IVF)为无数不孕不育家庭带来了新生的希望。泰国凭借其较为先进的第三代试管婴儿技术(PGD/PGS)和相对宽松的医疗旅游环境,吸引了全球的目光。其中涉及的费用并非单一数字,而是一个由多项服务构成的体系;备受关注的“性别选择”服务,在泰国也并非无条件的商业选项,而是受到严格法律和约束的医疗行为。理解这两点,是做出明智决策的第一步。 第一部分:泰国...
2026-04-14
-
人工受孕和试管婴儿哪个好?卵泡多大取卵
如何选择辅助生殖技术:人工授精与试管婴儿的全面解析 辅助生殖技术为众多不孕不育家庭带来了希望,其中人工授精(IUI)和试管婴儿(IVF)是最常见的两种方式。面对选择,许多夫妇常感困惑:究竟哪种技术更好?事实上,没有绝对的“更好”,只有“更适合”。决策的核心在于结合夫妇双方的具体医学状况、年龄、经济条件及心理预期,进行综合评估。本文将从定义原理、适用人群、成功...
2026-03-14
-
做试管婴儿可以报销医保吗,各省市报销政策汇总
1. 北京市:覆盖广、比例高、结算便捷 覆盖项目 :共16项,覆盖一代、二代、三代试管婴儿的核心技术,包括胚胎单基因病诊断、染色体疾病的植入前遗传学检测(PGT,即三代试管)等。 报销比例 :职工医保报销比例可达70%左右,居民医保约为50%。部分甲类项目(如胚胎移植术)报销比例可达90%。 年度限额 :职工医保年度报销限额约为5万元。 特色 :异地就医备案...
2026-03-23
-
做试管婴儿还能上班吗
引言 随着辅助生殖技术的普及,试管婴儿已成为众多不孕不育家庭实现生育梦想的重要途径。一个现实的问题常常困扰着处于育龄期的职场女性与男性:在长达数月的治疗周期中,是否还能兼顾工作?这不仅关系到家庭的经济收入与职业发展,更影响着治疗期间的心理状态与最终成功率。事实上,治疗与工作并非必然对立的两难选择,通过科学的认知、合理的规划以及与医生的充分沟通,绝大多数求子者...
2026-04-17
-
3代试管婴儿费用是多少
随着辅助生殖技术的不断进步,第三代试管婴儿技术(PGT)为许多面临遗传疾病风险或反复种植失败的家庭带来了新的希望。这项技术的费用相对较高,且构成复杂,是许多家庭决策前最为关心的问题之一。本文旨在全面解析第三代试管婴儿的费用构成、总体范围以及影响费用的关键因素,为有需求的家庭提供清晰的财务规划参考。 一、 第三代试管婴儿的费用构成 第三代试管婴儿的费用并非单一...
2026-03-08
-
做试管婴儿需要检查的项目,能生双胞胎吗
引言:辅助生殖技术中的评估基石 体外受精-胚胎移植技术,即俗称的“试管婴儿”,为众多不孕不育家庭带来了希望。在启动这一复杂的医疗流程前,夫妻双方必须接受一系列系统、全面的医学检查。这些检查的根本目的在于评估双方的生育能力基础,排除影响妊娠成功与母婴安全的潜在风险,并为医生制定最合适的促排卵、受精及胚胎移植方案提供精准依据。整个检查体系涵盖了从常规健康状况、生...
2026-04-19
-
做试管婴儿需要多少费用?省四院
辅助生殖技术,特别是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。其复杂的流程和随之产生的费用,往往是患者最为关切的核心问题之一。本文将系统性地梳理试管婴儿的费用构成、影响因素,并结合地区性差异,以河北省第四医院(通常指“河北省人民医院”或“河北医科大学第四医院”,需根据当地俗称确认具体所指,下文简称“省四院”为例)为参考,为计划接受治疗的家庭...
2026-04-18
-
做试管婴儿要去医院几次?北京好的试管婴儿医院具体位置在哪里
引言 体外受精-胚胎移植(IVF-ET),俗称“试管婴儿”,已成为解决不孕不育问题的重要医学手段。这项技术并非一蹴而就,它需要一个连贯、严谨的医疗过程,期间夫妇双方,尤其是女方,需要多次前往医院进行监测与治疗。了解大致的就医频率和关键节点,不仅能帮助夫妇合理安排时间与工作,更能减少因未知而产生的焦虑,以更从容的心态迎接新生命的到来。与此选择一家技术过硬、经验...
2026-04-11
-
40岁美国试管婴儿
在当代社会,随着生活方式的变化与职业规划的考量,越来越多女性选择在相对成熟的年龄阶段组建家庭或迎接新生命。当女性步入四十岁这一人生阶段,自然生育能力不可避免地面临显著挑战。卵巢储备功能衰退、卵子质量下降、染色体异常率攀升,共同构成了高龄生育的“年龄壁垒”。在此背景下,试管婴儿技术,特别是以技术先进、成功率较高著称的美国试管婴儿,成为了许多高龄女性实现母亲梦想...
2026-03-08
-
公立医院做试管和私立医院做试管哪个服务更好
公立与私立:试管婴儿服务的不同温度——基于患者体验的深度对比分析 辅助生殖技术不仅是医疗行为,更是一段充满期待与压力的旅程。在这段旅程中,医疗服务的质量——即贯穿始终的“服务体验”,深刻影响着患者的身心状态与治疗感受。公立医院与私立医疗机构,因体制、资源与目标的不同,在服务层面呈现出截然不同的面貌与温度,构成了患者选择时的核心考量之一。 一、 服务体系与流程...
2026-04-23
-
做试管婴儿要多少
“好孕”背后的经济账:全面解析试管婴儿的费用构成与影响因素 试管婴儿技术作为现代辅助生殖医学的核心手段,为数以万计的家庭带来了生育的希望。在通往“好孕”的道路上,经济投入是每对夫妇必须审慎考虑的现实问题。一次完整的试管婴儿周期费用并非固定不变,其跨度可以从数万元到十余万元不等,具体金额受到技术代别、地域、医院、个人身体状况以及治疗方案等多重因素的复杂影响。本...
2026-04-11
-
做试管婴儿大概费用多少
辅助生殖技术,尤其是试管婴儿技术,已成为众多不孕不育家庭实现生育梦想的重要途径。这项技术背后涉及复杂且不菲的经济投入,使得费用问题成为决策过程中的核心考量之一。本文旨在全面梳理国内试管婴儿治疗的费用构成、主要影响因素以及地域差异,为有需求的家庭提供一份清晰、客观的财务规划参考。 一、 核心费用构成:从检查到移植的完整链条 一次完整的试管婴儿周期,其费用并非单...
2026-03-27
-
2018试管婴儿
生命的科技曙光:2018年试管婴儿技术突破、实践与思辨 自1978年世界首例试管婴儿诞生,这项技术便为无数不孕不育家庭点燃了希望之火。四十年后的2018年,不仅是一个纪念性的时间节点,更是人类辅助生殖技术(ART)承前启后、取得一系列关键进展的里程碑之年。这一年,技术突破、临床应用与反思交织并行,共同描绘了一幅复杂而深刻的科技人文图景。本文旨在系统回顾201...
2026-03-08
-
做试管婴儿要注意些什么
试管婴儿技术是现代生殖医学的重要成就,但其成功犹如培育一株珍贵的花朵,需要适宜的土壤、精心的照料与耐心的等待。整个过程环环相扣,任何一个环节的疏忽都可能影响最终结局。系统了解并严格遵守各阶段的注意事项,是提升成功率、保障母婴健康的关键所在。 一、 治疗前的全面准备:奠定成功基石 充分的准备是试管婴儿成功的首要前提。这一阶段的核心在于全面评估身体状况,排除不利...
2026-04-15
-
做试管婴儿能上班吗
在希望与职场之间:试管婴儿治疗期的理性抉择与平衡艺术 引言:当生育计划遇见职业生涯 随着社会节奏加快与婚育年龄的推迟,越来越多夫妇选择借助试管婴儿技术(IVF)迎接新生命。这一过程并非一蹴而就,它包含了术前检查、促排卵、取卵、胚胎移植及后续黄体支持等多个阶段,周期可能持续数月。对于许多现代女性而言,职业生涯是个人价值与社会身份的重要组成部分。在治疗期间能否兼...
2026-04-10
-
做试管婴儿一般要多少钱
辅助生殖技术,特别是试管婴儿(体外受精-胚胎移植),已成为众多不孕不育家庭实现生育梦想的重要途径。其经济成本往往是决策过程中的关键考量因素之一。试管婴儿的费用并非一个固定数字,而是一个受多种变量影响的动态区间,通常在 3万元至15万元人民币 之间,个别复杂案例可能更高。理解其构成与背后的逻辑,有助于家庭进行更理性、更充分的准备。 第一部分:核心费用构成详解 ...
2026-03-18
-
做试管婴儿前的检查
在开启试管婴儿(IVF)这一辅助生殖技术的旅程前,一系列系统而严谨的医学检查是不可或缺的首要步骤。这些检查并非简单的流程,而是为整个治疗周期奠定科学基础、评估个体化成功率、并确保母婴安全的关键导航图。它们旨在全面评估夫妻双方,尤其是女性的生理状况,排除潜在风险,从而制定出最适宜的个性化治疗方案。本文将详细解读试管婴儿前检查的核心项目、临床意义及其在治疗流程中...
2026-03-21
-
丽水试管婴儿
随着社会经济发展与生活方式变迁,全球及我国的不孕不育发生率呈现上升趋势。在丽水,辅助生殖需求近年来显著增长,年增长率高达30%,市场规模已突破5亿元。这背后,是高龄生育意愿增强、生育年龄推迟以及各类生殖健康问题增多等多重社会与个体因素交织的结果。试管婴儿技术,特别是体外受精-胚胎移植(IVF-ET)及其衍生技术,从曾经的“小众选择”转变为越来越多家庭实现生育...
2026-03-13
-
人工受孕和试管婴儿的区别
在现代生殖医学领域,人工受孕与试管婴儿技术如同助力生命诞生的双翼,为众多面临生育困境的夫妇带来了希望。尽管二者同属辅助生殖技术(ART)范畴,常被公众相提并论,但其在技术原理、操作流程、适用人群及成功率等方面存在本质区别。本文旨在深入剖析这两项技术的核心差异,为读者提供一份全面、清晰的认知指南。 一、 技术原理:体内受精与体外受精的根本分野 最根本的区别在于...
2026-03-14
-
做试管婴儿男人
“隐形的支柱”:试管婴儿之旅中男性的心路历程与支持之道 引言:被忽略的参与者 当人们谈及试管婴儿(IVF)时,焦点往往集中于女性所承受的身体负担与艰辛历程。这条充满希望与挑战的求子之路,从来不是女性的“独角戏”。男性,作为生命创造的另一半贡献者与家庭的重要支柱,其心理、生理状态与支持角色,同样是决定旅程走向与家庭幸福的关键变量。从最初的诊断冲击,到漫长的治疗...
2026-04-02
-
做试管婴儿价格多少钱
“好孕”的成本:试管婴儿费用构成、影响因素与理性规划 辅助生殖技术,特别是试管婴儿技术,为无数面临生育困境的家庭带来了希望。在踏上这条求子之路前,一个现实且无法回避的问题便是其经济成本。试管婴儿的费用并非一个固定数字,而是一个受多种变量影响的动态区间。本文将系统解析试管婴儿费用的构成、关键影响因素,并结合太原地区的具体情况,为有需求的家庭提供一份清晰的费用认...
2026-03-18
-
供卵试管婴儿多少钱
引言 随着辅助生殖技术的不断发展,供卵试管婴儿(Donor Egg IVF)为因女方卵子原因导致不孕的家庭带来了生育希望。这项技术流程复杂,涉及多个环节,其费用构成也相对多样,并受到多种因素的影响。理解费用的组成与决定因素,有助于患者进行充分的经济与心理准备,从而更加理性地规划治疗路径。 一、 供卵试管婴儿的核心费用构成 供卵试管婴儿的总费用并非单一项目,而...
2026-03-16
-
为何试管婴儿都不顺产
试管婴儿顺产迷思与现实考量:科学视角下的分娩决策 在公众认知与医疗实践中,试管婴儿的分娩方式常常引发广泛讨论。一种普遍存在的误解是,试管婴儿“不能”或“不建议”顺产。事实上,这一观点过于绝对化。医学共识表明,试管婴儿本身并非剖宫产的绝对指征,其分娩方式的选择是一个需要综合评估母亲、胎儿及妊娠状况的复杂决策过程。本文将深入剖析影响试管婴儿分娩方式选择的多元因素...
2026-03-13
-
做试管婴儿要多少费用?成都海外试管机构
在现代生殖医学的助力下,试管婴儿技术为无数面临生育挑战的家庭带来了希望。从国内到海外,从一代到三代技术,其费用跨度巨大,影响因素繁多。了解费用的真实构成与合理区间,是科学决策、从容备孕的第一步。 第一部分:成都本地试管婴儿费用全景图 在成都进行试管婴儿治疗,总费用并非一个固定数字,而是一个受技术代别、医院选择、个人身体状况等多重因素影响的动态区间。 1. 费...
2026-04-14
-
做试管婴儿那里好,试管婴儿又叫什么
1. 资质与规模是根本保障 应选择国家卫健委批准并定期校验的、具备合法人类辅助生殖技术资质的正规医疗机构。 这类中心在硬件设施、人员资质、操作规范上都有严格的国家标准。规模较大、历史较长的生殖中心通常积累了更丰富的临床经验,处理各种复杂病例的能力更强,实验室的胚胎培养体系也更稳定成熟。 2. 成功率是核心参考指标 临床妊娠率和活产率是衡量一个生殖中心技术水平...
2026-04-17